Врожденные и приобретенные деформации позвоночника (деформирующие дорсопатии по МКБ-10)
АНОМАЛИИ РАЗВИТИЯ ПОЗВОНОЧНИКА
Врожденные аномалии позвоночника разделяются на: 1) морфологические аномалии; 2) количественные аномалии и 3) нарушения местной дифференциации.
К первым морфологическим аномалиям относятся признаки задержки развития переднего отдела позвоночника (например, клиновидные позвонки или полупозвонки) или признаки задержки развития заднего отдела позвоночника (например, спондилолиз и как последствие его - спондилолистез) и, наконец, слияние двух-трех позвонков.
К количественным аномалиям относятся процесс генетической ассимиляции позвоночника в краниальном направлении - окципитализация СI, люм-бализация в каудальном направлении - сакрализация Lv.
К нарушениям местной дифференциации относится местная дифференциация в виде недоразвития части позвоночника: в заднем отделе позвоночника - spina bifida occulta; в переднем отделе позвоночника не соединяется одна половина позвонка и дуги с другой половиной тела позвонка и дуги в результате неслияния двух отдельных ядер окостенения - это платиспон-дилия с передним и задним рахишизисом, т. е. незаращение тела и дуги позвонка.
В развитии позвонка различают три стадии: перепончатую, хрящевую и костную, окостенение его происходит из трех ядер - одного в теле и двух в дужке. Поэтому нарушение развития позвоночника приводит к тому или иному патологическому состоянию.
К морфологическим вариантам врожденной аномалии наиболее часто относится задержка развития переднего отдела позвоночника, в частности клиновидные полупозвонки.
Они состоят из полутела с наличием верхней и нижней эпифизарных пластинок с одной полудугой и поперечным отростком. Если полупозвонок расположен в грудном отделе, то он имеет добавочное ребро. Наличие клиновидного полупозвонка ведет к сколиотической деформации позвоночника, а задние клиновидные позвонки - к кифотической деформации. Если встречаются два альтернирующих полупозвонка, расположенных на противоположных сторонах оси позвоночника, то прогрессирование деформации незначительно.
Для оценки характера развившегося патологического состояния необходимо динамическое наблюдение в процессе роста ребенка.
БЛОКИРОВАНИЕ (КОНКРЕСЦЕНЦИЯ) ПОЗВОНКОВ
Конкресценция позвонков также относится к морфологическим вариантам врожденной аномалии позвоночника. При полном блокировании наступает слияние тел и заднего отдела позвоночника. В шейном отделе позвоночника это приводит к синдрому Клиппеля-Фейля. Первый тип заболевания состоит в сращении атланта (СI) и эпистрофея (СII) между собой и с другими шейными позвонками (но не более четырех). При этом возможно также неза-ращение дужек позвонков (spina bifida). При втором типе синдрома происходит синостозирование атланта с затылочной костью.
Признаки. Клиническая картина состоит из триады: укорочение шеи, низкая граница волос и ограничение подвижности головы (рис. 246). Это состояние нередко сочетается с аномалией развития лопатки (деформация Шпренге-ля) - высоким ее стоянием, вдавлением основания черепа (impressio basilaris), наличием полупозвонков. Обязательны при этом синдроме неврологические расстройства в виде нарушения чувствительности, парезов, параличей. Определяется снижение электрической возбудимости мышц шеи, нередко нистагм. Обычно прогноз для функции и исправления деформации неблагоприятный. В раннем детском возрасте показана специальная ЛФК для разработки движений в шейном отделе позвоночника. С возрастом, особенно после окончания роста, выявляются вторичные дегенеративные изменения в позвонках, контрактуры в мышцах, нередко отмечается компенсаторный сколиоз, ослабляется вентиляционная способность легких в верхних отделах.
Лечение при обострении сопутствующих осложнений: проведение корригирующей гимнастики, ношение мягкого воротника Шанца.
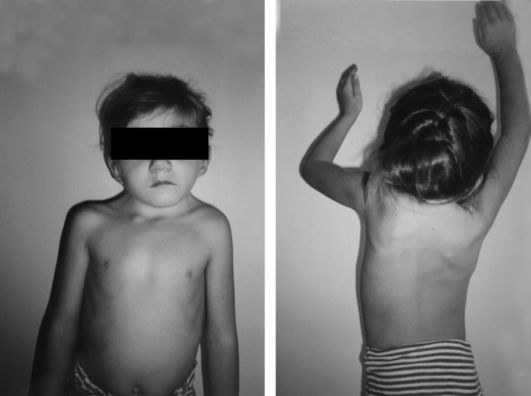
Рис. 246. Больной с синдромом Клиппеля-Фейля
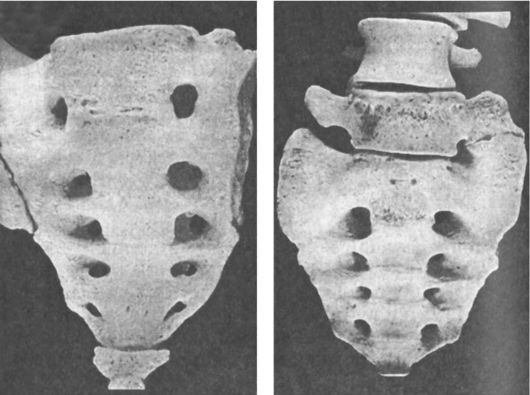
Рис. 247. Сакрализация (а) и люмбализация (б)
К количественному варианту врожденной аномалии позвоночника относятся также сакрализация и люмбализация.
При сакрализации отмечаются переход V поясничного позвонка в крестцовый отдел и их слияние (рис. 247, а).
При люмбализации (рис. 247, б) имеет место переход I крестцового позвонка в поясничный отдел. Различают истинную полную сакрализацию, когда, наряду со слиянием тела L и S позвонков, сливаются увеличенные поперечные отростки тела L с подвздошной костью. Неполная сакрализация заключается в слиянии тел позвонков L и S , а поперечные отростки поясничного позвонка при этом лишь увеличены. Обычно эти аномалии нередко являются причинами сколиоза или пояснично-крестцовых болей. Наличие подвижности в аномальных сочленениях приводит к развитию спондилоартроза в них. Боли могут быть связаны с развитием остеохондроза в измененном отделе позвоночника.
Лечение в основном симптоматическое. При упорных мучительных болях резецируют аномальные сочленения поперечных отростков позвонков и
НЕЗАРАЩЕНИЕ ТЕЛА ПОЗВОНКА ИЛИ ДУГИ
(SPINA BIFIDA ANTERIOR ET POSTERIOR)
Синостоз ядер окостенения в дуге позвонка у основания остистого отростка наступает к трем годам, однако в пояснично-крестцовом отделе этот процесс может длиться до 12 лет. Неполное закрытие крестцового канала может быть частичным (SI) и реже тотальным (рис. 248).
Причины: пороки развития медуллярной трубки и мезобласта или позвоночника в позднем периоде развития плода. Генез неясен.
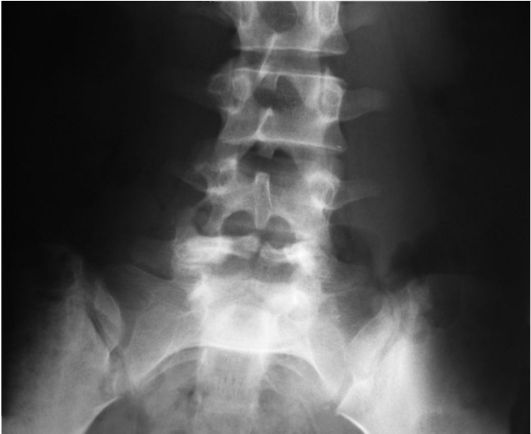
Рис. 248. Spina bifida posterior L5-S1, спондилолиз L5 справа
При spina bifida aperta через дефект позвоночного канала выпячивается грыжа с оболочками спинного мозга {meningocele) или спинной мозг {myelocele). В этом случае больные нуждаются в пластической операции - ликвидации грыжевого выпячивания.
При spina bifida occulta (без развития спинномозговой грыжи) у больных могут появляться боли по типу пояснич-но-крестцового радикулита.
Лечение обычно симптоматическое. Физиотерапевтические процедуры (диа-динамотерапия, парафиновые аппликации), паравертебральные блокады, массаж мышц. При упорном болевом синдроме показано удаление нависающего сверху остистого отростка.
Рахишизис- одновременное неза-ращение тела и дужки поясничного позвонка (рис. 249). Эта аномалия довольно часто ведет к развитию сколиоза. Лечение неоперативное, симптоматическое.
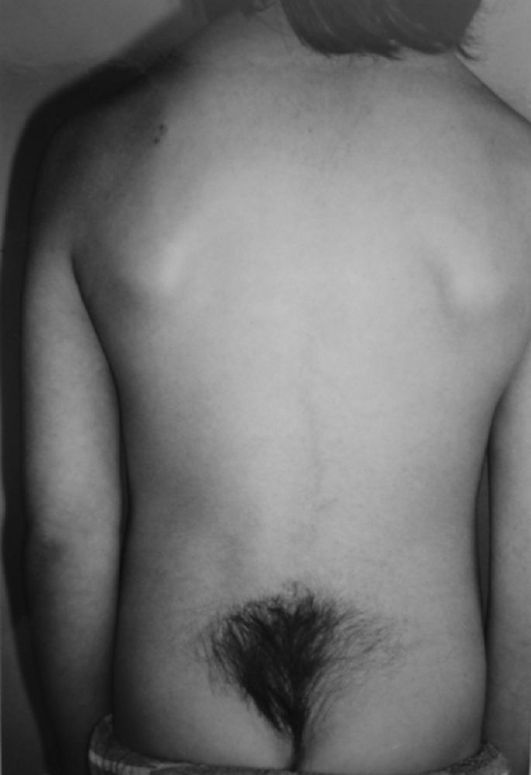
Рис. 249. Гипертрихоз в пояснично-крестцовом отделе позвонончника при рахишизисе LIV- LV
СПОНДИЛОЛИЗ
При задержке развития заднего отдела позвоночника, когда имеет место несращение дуги позвонка в межсуставной области или в области ножки дуги, возникает спондилолиз (рис. 250, а). Этот дефект дуги может быть заполнен или соединительной, или хрящевой тканью и может быть как односторонним, так и двусторонним.

Рис. 250. Рентгенограммы пояснично-крестцового отдела позвоночника при спондилолизе L5 (а) и спондилолистезе L5 (б), в - схема оценки степени выраженности спондилолистеза (1-4)
Причины. По этиологии спондилолиз может быть врожденным, приобретенным и смешанным. В первом случае он возникает при неслиянии двух ядер окостенения, из которых образуется данная половина дуги, во втором - при трофических и статических изменениях в этом отделе дуги под действием постоянных микротравм или вследствие особенностей анатомического строения.

Признаки. Больного беспокоят периодические умеренные боли в поясничной области при длительном сидении в вынужденной позе, резком вставании, длительной ходьбе, реже при наклонах туловища. При осмотре выявляется напряжение длинных мышц спины на этом участке, увеличение поясничного лордоза.
Поколачивание по остистым отросткам при наклоне туловища вперед вызывает боль в области измененного позвонка.
Для уточнения диагноза необходимо рентгенологическое обследование по-яснично-крестцового отдела позвоночника в двух стандартных и в косой проекции. Косая проекция позволяет выявить щель в области перешейка дужки поясничного позвонка.
Распознавание спондилолиза невозможно ранее 6-8 лет, т. е. до слияния ядер окостенения в дужках позвонков.
Лечение спондилолиза, особенно двустороннего, с угрозой развития спон-дилолистеза, должно быть оперативным, как при спондилолистезе, путем кост-но-пластической фиксации нижнепоясничного и крестцового отделов позвоночника.
Профилактика заключается в устранении предвестников спондилолиза - гиперлордоза и горизонтального положения крестца, которые выходят за пределы физиологических границ. Она состоит в укреплении мышц живота и спины путем корригирующей гимнастики, массажа, плавания для ликвидации и коррекции этих элементов. Рекомендуется ношение реклинирующего ортопедического корсета.
СПОНДИЛОЛИСТЕЗ
Спондилолистез - длительный патологический процесс в позвоночнике, проявляющийся в соскальзывании чаще всего тела LV относительно тела SI (рис. 250, б, в).
Причины. Предрасполагающими факторами к спондилолистезу являются спондилолиз, горизонтальное положение крестца и травма позвоночника. Спондилолистез как следствие спондилолиза наблюдается в 67 % случаев,
преимущественно у мужчин, занимающихся тяжелым физическим трудом. Чаще страдает поясничный отдел, очень редко - шейный.
В этиологии спондилолистеза основную роль играет двусторонний спондилолиз, однако причиной могут служить недоразвитие суставных отростков, их отсутствие, дегенеративно-дистрофические изменения в дугоотростчатых суставах, а также дегенерация суставного диска.
Признаки. В клинической картине на первом месте стоит болевой синдром в поясничной или пояснично-крестцовой области, чаще усиливающийся при длительном сидении, стоянии или ходьбе.
При осмотре и пальпации определяются углубление под выступающим остистым отростком, чаще Ц, рефлекторное напряжение длинных мышц спины (т. erector spinae), горизонтальное положение крестца, компенсаторное образование кифоза выше места увеличенного гиперлордоза (симптом Турнера), укорочение поясничного отдела позвоночника в результате соскальзывания поясничного позвонка кпереди и книзу; некоторое выпячивание грудной клетки и живота, образование кожных складок по обеим сторонам позвоночника в поясничной области в результате "оседания" туловища, ограничение наклона туловища кпереди. В результате раздражения корешков спинного мозга выявляется положительный симптом Бабинского или перекрестный симптом Ласега.
Походка у таких больных своеобразная - по типу походки канатоходца, когда при ходьбе нижние конечности согнуты в тазобедренных и коленных суставах, а стопы устанавливаются на одной линии с небольшим скрещиванием.
Ведущим исследованием в постановке диагноза является рентгенологическое (в двух стандартных и в косой проекции с добавлением функциональных рентгенограмм при наклонах туловища и экспозиции в боковой проекции). На рентгено" грамме в прямой проекции высота сместившегося позвонка уменьшается и он проецируется на верхний отдел крестца в виде дуги ("шапка жандарма"), выявляется также сужение межпозвоночной щели. На рентгенограмме в боковой проекции
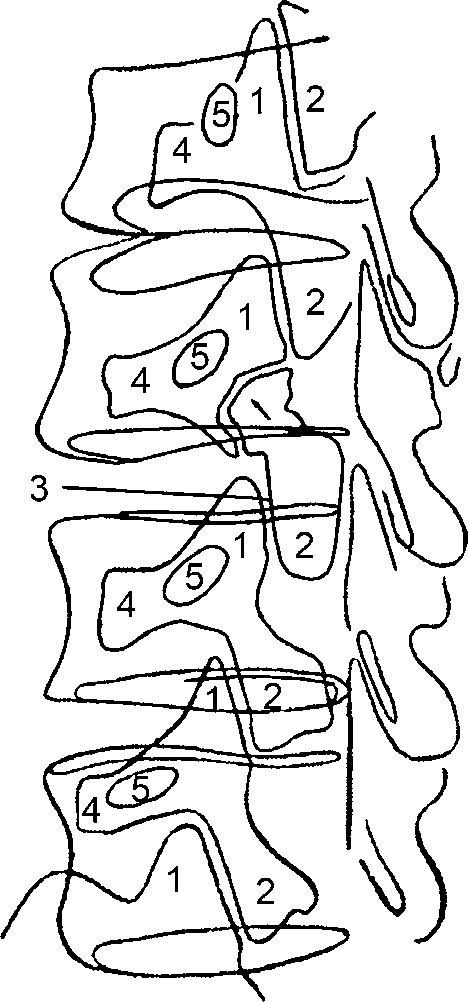
Рис. 251. Схема с рентгенограммы поясничного отдела, произведенной в 3/4. Элементы мелких суставов: 1 - верхний суставной отросток; 2 - нижний суставной отросток; 3 - суставная щель; 4 - поперечный отросток на снимаемой стороне; 5 - проекция корня дужки
в области дуги позвонка видна щель. В косой проекции виден положительный симптом Рохлина- излом прямой вертикальной линии, проведенной через суставные щели дугоотростчатых суставов в результате смещения позвонка с суставными отростками кпереди (рис. 251).
В боковой проекции определяется положительный синдром "воробьиного хвоста" (Турнера), когда выявляются черепицеоб-разное сползание остистого отростка измененного позвонка на остистый отросток расположенного выше позвонка (рис. 252) и положительный синдром Мер-сера- увеличение продольного размера патологически измененного позвонка (от переднего контура тела до верхушки остистого отростка) по сравнению с вышерасположенным позвонком.
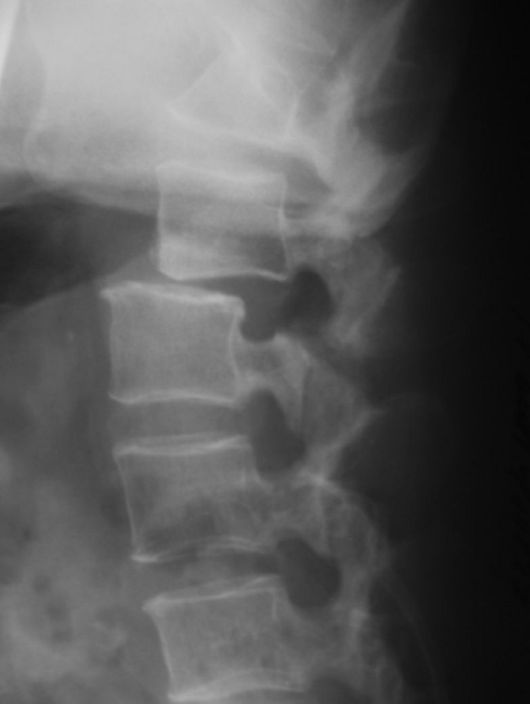
Рис. 252. Спондилолистез
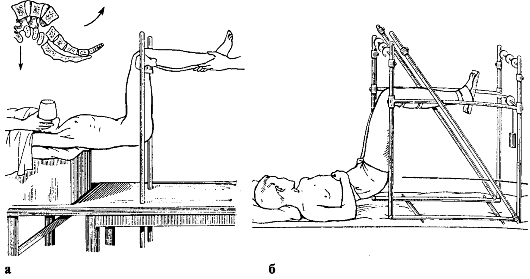
Рис. 253. Репозиция при свежем спондилолистезе: а - одномоментная; б - постепенная
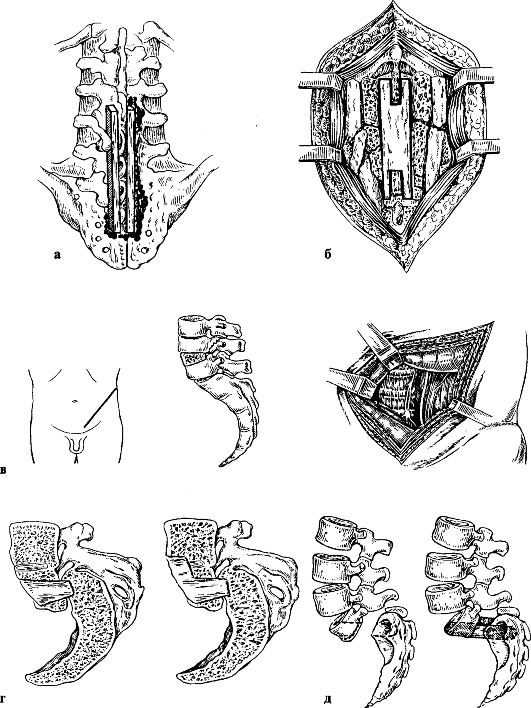
Рис. 254. Костно-пластические операции при спондилолистезе (схемы): а - задний спондилодез по X. Мейердингу; б - задний спондилодез по Босворту; в - передний спондилодез по В. Д. Чаклину; г - передний спондилодез по Я. Л. Цивьяну; д - передний спондилодез по А. А. Коржу
Клиническая картина спондилолистеза многообразна и зависит от типа заболевания, его степени и периода.
По этиологическому признаку различают:
1) затяжной спондилолистез на почве дисплазии и дистрофических изменений в дугах позвонков;
2) острый спондилолистез - под действием травмы (перелом или переломовывих).
В зависимости от направления смещения позвонка спондилолистез может быть передним (истинным), задним (ложным), латеральным (также ложным, возникающим в результате неоднократных травм).
Выделяют (по X. Мейердингу) спондилолистез I степени - смещение тела позвонка на 1/4, II степени - на l/2, III степени - на 3/4 и IV степени - на всю поверхность тела позвонка (см. рис. 250, в).
Развитие спондилолистеза может проходить без осложнений и с осложнениями - резкими болями, корешковым синдромом, ишиалгиями, парезами.
Лечение спондилолистеза находится в прямой зависимости от раннего его распознавания. Неоперативное лечение обычно проводят в период обследования и динамического наблюдения за характером течения заболевания. Оно состоит в ограничении стояния, ходьбы, ношения тяжести и наклонов туловища. В течение дня обязательный отдых - лежание на жесткой постели, лучше с согнутыми под прямым углом ногами в тазобедренных и коленных суставах. Обязательно ношение поддерживающего бандажа или мягкого корсета. Необходимы занятия ЛФК, плаванием и проведение массажа для укрепления мышц спины и живота.
При болях назначают физиотерапевтические процедуры: диадинамиче-ские токи, электрофорез новокаина, ультразвук, парафиновые аппликации, грязелечение и др. Назначают инъекции анальгина, реопирина, витаминов группы В, бальнеолечение (курорты Сочи, Нальчика, Пятигорска и т. д.).
Оперативное лечение показано при упорных болях и нарастании неврологических симптомов с прогрессированием смещения тела позвонка. В предоперационном периоде, особенно при свежем спондилолистезе травматической этиологии, показана одномоментная или постепенная репозиция (рис. 253).
Оперативное лечение заключается в выполнении заднего или переднего спондилодеза (рис. 254).
Пребывание больного после операции на функциональной кровати, обязательно с проведением ЛФК. Постельный режим - до 2 мес. Затем накладывают гипсовый корсет и больного выписывают домой. Носить корсет необходимо не менее года с последующим обязательным ношением жесткого съемного шинно-кожаного корсета.
Сроки ношения корсета индивидуальны и зависят от степени перестройки трансплантатов, удержания позвоночника в правильном положении и характера трудовой деятельности.
Теги:
234567 Описание для анонса:
234567 Начало активности (дата):
234567 Кем создан (ID): 1
234567



