 20.01.2017
20.01.2017
Возрастные изменения на рентгенологических снимках черепа
Борозда средней оболочечной артерии рентгенологически может выявляться уже к концу 1-го и в нача-ле 2-го года жизни
Возрастные особенности. Борозда средней оболочечной артерии рентгенологически может выявляться уже к концу 1-го и в начале 2-го года жизни.
Незначительное увеличение ее поперечника с возрастом трудно учесть.
Однако у лиц пожилого и старческого возраста поперечник борозды может достигать 3 мм, в то время как у детей и взрослых он не превышает 1 — 2 мм.
Кроме того, с возрастом появляется и усиливается извилистость борозды передней ветви средней оболочечной артерии у выхода ее на крышу черепа, что, по-видимому, обусловлено атеросклеротическими изменениями.
Скобкообразная тень переднего отдела борозды внутренней сонной артерии рентгенологически выявляется после 20 лет. Возрастные ее особенности не изучены.
Венозные борозды в рентгеновском изображении, проецируясь ортоградно в краеобразующий отдел крыши черепа, образуют четкое скобкообразное выдавливание на внутренней пластинке.
Иногда края борозд слегка приподняты.
В центральных и переходных отделах черепа венозные борозды дают нерезкое лентовидное, равномерное просветление, не имеющее разветвлений.
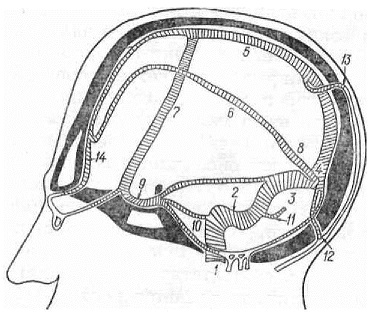
Рис. 19.Схематическое изображение венозных синусов и вне-выпускников.
1 — внутренняя яремная вена. Синусы: 2 — Венозные борозды в рентгеновском изображении, проецируясь ортоград-сигмовидный; 3 — поперечный; 4 — сток синусов; 5 — верхний сагиттальный; 6 — нижний в краеобразующий отдел крыши черепа, образуют четкое скобкообразный сагиттальный; 7 — клиновидно-теменной; S — прямой; 9 — пещеристый; 10 — основное вдавление на внутренней пластинке. Вены-выпускники: 11 — сосцевидная; 12 — затылочная; 13 — теменная; 14 — лобная
Борозда сагиттального синуса располагается в срединной плоскости и выявляется на рентгенограммах в прямой передней и задней, носолобной, носо-подбородочной и задней полуаксиальной (затылочной) проекциях. В краеобразующем отделе она дает скобкообразное вдавление на внутренней пластинке, изредка продолжающееся книзу в виде лентообразного просветления с довольно четким контуром, ширина которого достигает 6 —10 мм. На рентгенограмме черепа в боковой проекции борозда не дифференцируется, однако ее края и дно могут обусловить многоконтурность внутренней пластинки.
Борозда поперечного синуса выявляется на рентгенограмме в задней полуаксиалной (затылочной) проекции в виде отчетливого одно- или двустороннего лентовидного просветления.
Одностороннее просветление борозды поперечного синуса обусловлено его боль шей глубиной справа, что связано с более значительным кровотоком через правую яремную вену.
Ширина борозды поперечного синуса достигает 8—12 мм. Борозда поперечного синуса и сток синусов могут выявляться на рентгенограмме в боковой проекции в виде скобкообразного вдавления на внутреннем затылочном выступе, обычно продолжающемся в линейное горизонтально расположенное просветление
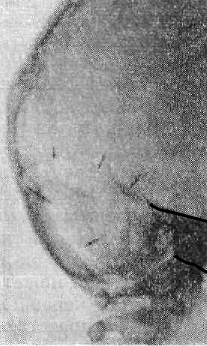
Рис. 21. Фрагмент рентгенограммы черепа в боковая проекция
Видно лентовидное просветление, обусловленное бороздой поперечного (одиночная стрелка) и сигмовидного (двойные стрелки) синусов. В краеобразующем отделе тройной стрелкой обозначено вдавление, отображающее сток синусов.
Борозда сигмовидного синуса является непосредственным продолжением борозды поперечного синуса. Наиболее отчетливо она определяется на рентгенограмме черепа в задней полуаксиальной (затылочной) и в боковой проекциях в виде лентовидного S-образно изогнутого просветления, расположенного позади каменистой части височной кости. Борозда сигмовидного синуса имеет более четкий передний и менее четкий задний контуры, ширина ее составляет 8—12 мм. Кроме того, борозда сигмовидного синуса может быт изучена на прицел ной рентгенограмме височной кости в косой проекции. Расположение борозды по отношению к каменистой части височной кости будет рассмотрено при изложении рентгеноанатомии последней, так как это имеет особое значение в отоларингологической практике.
Борозда клиновидно - теменного синуса менее постоянна, она может быть одно- или двусторонней и выявляется на рентгенограммах черепа в прямой и боковой проекциях. Располагается эта борозда непосредственно позади венечного шва, параллель но ему или несколько отклоняясь кзади. В нижнем отделе крыши черепа на ограниченном участке протяженность ю до 1—2 см она может совпадать с бороздой передней ветви средней оболочечной артерии. В отличие от артериальной, борозда клиновидно-теменного синуса представляет собой довольно равномерное лентовидное просветление. Ширина его по направлению к краеобразующему отделу крыши не толь ко не уменьшается, но даже может увеличиваться.
Таким образом, распознавание венозных борозд и дифференциация их от других анатомических образова-ний и травматических повреждений не представляет трудностей.
Возможность рентгенологического выявления изменений венозных борозд при патологических внутриче-
репных процессах весьма ограничена; отмечено углубление венозных борозд при краниостенозе.
Возрастные особенности . Венозные борозды могут выявлять ся рентгенологически, начиная со
2-го года жизни. С возрастом медленно нарастают их ширина и глубина, достигая у взрослых соответственно
6—12 и 1—2 мм.
Диплоические каналы. Каналы вен диплоэ лучше всего выявляются на обзорных рентгенограммах черепа
в прямой и боковой проекциях. Они наиболее вариабельны среди всех сосудистых образований черепа и в
норме отличаются асимметрией. Различают линейные и ветвящиеся каналы. Последние наиболее часто локализуются в области теменных бугров.
Длина линейных каналов варьирует от нескольких миллиметров до нескольких сантиметров. А. Е. Рубашева
предложила линейные каналы до 2 см именовать короткими, а длиной более 2 см — длинными. Ветвящиеся
каналы диплоэ называются еще звездчатыми. Ширина их также значительно варьирует от 0,5 до 5 мм
Характерными особенностями каналов диплоэ в рентгеновском изображении являются неровность их конту-
ров и бухтообразные расширения просвета. Из-за расположения в губчатом веществе и отсутствия плотнойстенки они дают нерезкое довольно однородное просветление. Бухтообразност и неровность контуров выражены тем отчетливее, чем шире канал. Это дало повод к неправильному названию этих каналов варикоз-
ными. Однако они представляют собой вариант нормы. Исчезновение бухтообразности в широких каналах и появление четкого, интенсивного контура наблюдаются при внутричерепных патологических процессах и | обусловлены нарушением венозного кровотока. Важная особенность широких каналов диплоэ — наличие по их ходу костных островков,которые приводят к раздвоению основного ствола . Эта особенность каналов диплоэ требует дифференциации их с симптомом раздвоения при линейных переломах. Диплоические каналы отличаются от линии перелома меньшей прозрачностью и однородностью просветле- ния, нерезкостыо и бухтообразностью контуров, а при раздвоении канала — значительной шириной просвета (3—5 мм).
Каналы вен-выпускников рентгенологически выявляются в виде лентовидных просветлений довольно рав-
номерной ширины с четкими, интенсивными контурами, обусловленными наличием плотной стенки. Одно-
временно с каналом вены-выпускника может определятся его внутреннее или наружное отверстие в виде
овального или круглого просветления, окруженного интенсивным ободком. В некоторых выпускниках опре-
деляется толь ко одно из отверстий, а канал не дифференцируется . Характерной особенностью кана-
лов вен-выпускников является их строгое анатомическое расположение. Рентгенологически могут быть изу-
чены каналы лобной, теменной, затылочной и сосцевидной вен-выпускников.
Канал лобной вены - выпускника наиболее отчетливо выявляется на рентгенограммах в
прямой передней или носо-лобной проекциях . Начинаясь от борозды сагиттального синуса, ее канал
образует дугообразный изгиб кнаружи и заканчивается отверстием в области надглазничного края.
В норме обнаруживается преимущественно односторонний канал лобной вены-выпускника. Длина его
достигает 30—70 мм, ширина колеблется от 0,5 до 2 мм. Частота выявления канала неболь шая и составляет
у взрослых около 1%.
Канал теменной вены - выпускника рентгенологически редко выявляется из-за неблагоприятных проекционных условий.
Наиболее оптимальные для его обнаружения — прямая передняя и задняя, а также носо-подбородочная
проекции . Короткий канал, отвесно прободающий теменную кость, обычно не дает изображения и
поэтому на рентгенограммах видно только одно из его отверстий. Парное или непарное отверстие канала те-
менной вены-выпускника имеет вид овального, четко очерченного просветления диаметром 0,5—2 мм, расположенного на расстоянии до 1 см от стреловидного шва на уровне теменных бугров.
Частота рентгенологического выявления канала теменной вены-выпускника составляет около 8%.
Канал затылочной вены - выпускника определяется преимущественно на рентгенограмах.
Частота рентгенологического выявления канала теменной вены-выпускника составляет около 8%.
Канал затылочной вены - выпускника определяется преимущественно на рентгенограм- стока синусов, или наружным, находящимся у наружного затылочного гребня. Контур выявляемого отверстия четкий, интенсивный, диаметр его варьирует в пределах 0,5—2 мм. Частота выявления составляет 22%.
Канал сосцевидной вены - выпускника отчетливо дифференцируется на рентгенограммах в боковой и задней полуаксиальной (затылочной) проекциях, а также на прицельной рентгенограмме каменистой части височной кости в косой проекции , рентгенологическая трактовка которой приведена ниже.
На указанных рентгенограммах определяется канал сосцевидной вены-выпускника, имеющий четкие, интенсивные контуры. В ряде случаев удается различить его внутреннее отверстие, открывающееся на дне борозды сигмовидного синуса, реже — на месте перехода борозды поперечного в борозду сигмовидного синуса. Определяется также его наружное сосцевидное отверстие, которое открывается у основания сосцевидного отростка или в области теменно-сосцевидного шва.
Ширина канала сосцевидной вены-выпускника наиболее вариабель на и составляет от 0,5 до 5,0 мм, длина колеблется в пределах 10—40 мм. Частота выявления наиболее высокая по сравнению с другими венами- выпускниками и на рентгенограмме в боковой проекции составляет около 30%.
Частота выявления каналов вен-выпускников и их ширина увеличиваются при внутричерепных патологических процессах. Ширина канала лобной, затылочной и теменной вен-выпускников, превышающая 2 мм, является признаком нарушения внутричерепного кровотока. Кроме того, при внутричерепной патологии становятся видимыми дополнительные каналы лобной и каналы, а иногда множественные отверстия затылочной вены-выпускника .
Возрастные особенности . Каналы вен-выпускников могут быть рентгенологически выявлены уже в первые годы жизни (теменной и лобной — на 2-м, затылочной — на 5-м году), а канал сосцевидной вены-выпускника — в первые месяцы жизни.
Отчетливого увеличения ширины их просвета с возрастом не отмечено.
Частота рентгенологического выявления каналов вен-выпускников несколько выше в первом десятилетии жизни, чем в старшем возрасте, что можно объяснить лучшими условиями изображения в связи с меньшей толщиной костей черепа в детском возрасте.
Грануляционные (зернистые) ямочки и боковые лакуны. Грануляционные ямочки располагаются в крыше и в основании черепа. Они окружены острым или тупым краем, стенки их соответственно могут быть пологими или острыми, отвесными. При острых краях контуры ямочек четкие, при пологих — нечеткие. Дно ямочек чаще неровное из-за дополнительных вдавлений. Такие же вдавления могут располагаться по краю ямочек, что придает им фестончатый вид.
При проецировании в централ ном отделе грануляционные ямочки, не имеющие дополнител ных вдавле- ний, дают в рентгеновском изображении однородное просветление округлой формы с ровным контуром. При наличии дополнитель ных вдавлений дна и стенок ямочки на рентгенограммах определяется ячеистое просветление с фестончатыми контурами.
Костная структура вокруг глубоких грануляционных ямочек более мелкопетлистая, чем на осталь ном протяжении черепа. Некоторые ямочки, расположенные в лобной чешуе, окружены интенсивным ободком плотной кости шириной от 0,5 до 5 мм.
К грануляционным ямочкам крыши черепа обычно подходят диплоические каналы. Венозные отверстия, которыми они открываются на дне или в стенках ямочек, дают точечные просветления, что усиливает неодно- родност просветления, обусловленного грануляционными ямочками.
При расположении грануляционных ямочек в крыше черепа они образуют просветление, окаймленное по одному из контуров интенсивной линейной тень ю скобкообразной формы.
При изображении грануляционной ямочки в краеобразующем отделе крыши черепа она дает нишеподобное вдавление внутренней пластинки с истончением диплоического вещества на этом уровне. Наружная пластинка над ней не изменена.
Грануляционные ямочки крыши черепа располагаются асимметрично, преимущественно парасагиттал но в лобной и теменных костях. На рентгенограммах черепа в прямой передней и носо-лобной проекциях они определяются в центральном и переходном отделах крыши на расстоянии до 3 см
от срединной линии черепа
Размеры грануляционных ямочек этой локализации — от 3 до 10 мм. Количество ямочек, выявляемых рентгенологически, в лобной кости не превышает 6, а в теменной — 4. На рентгенограмме черепа в боковой проекции грануляционные ямочки лобной и теменных костей проецируются в переходном отделе, изредка выходят в краеобразующий отдел и поэтому их рентгеноанатомический анализ затруднен.
Грануляционные ямочки изредка определяются и в затылочной чешуе на границе крыши и основания черепа по ходу борозды поперечного синуса. Они дают просветления округлой или полицикличной формы размерами от 3 до 6 мм, количество их в норме не превышает 2—3. Оптимальная проекция для их выявления — задняя полуаксиальная (затылочная).
Грануляционные ямочки основания черепа расположены в боль ших крыльях клиновидной кости и прилежащих к ним отделах чешуйчатой части височной кости (рис. 256). Рентгенологически они выявляются редко. Оптимальной для их изучения является носо-подбородочная проекция. Грануляционные ямочки боль шого крыла клиновидной кости проецируются в наружном отделе глазницы, а ямочки чешуйчатой части височной кости — кнаружи от глазницы.
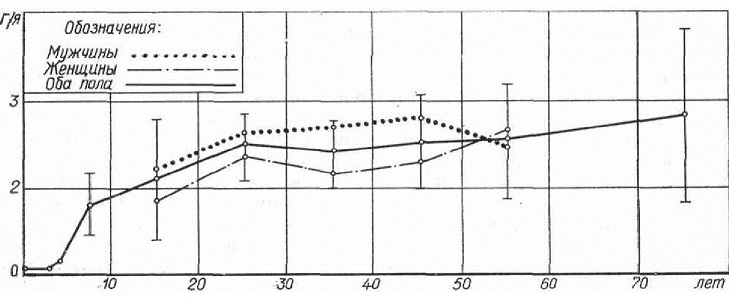
Рис. 22. Графическое изображение нарастания количества грануляционных ямочек с возрастом при учете полового диморфизма.
В отличие от грануляционных ямочек крыши черепа не видны диплоические каналы, подходящие к грануляционным ямочкам основания черепа.
При внутричерепной гипертензии число и размеры грануляционных ямочек увеличиваются, расширяется зона их локализации в лобной кости (с 3 до 5—6 см по обе стороны от срединной линии), а у детей наблюдаются более ранние сроки их рентгенологического выявления (ранее 3—5 лет в лобной кости и ранее 20 лет — в основании черепа). Крупные грануляционные ямочки на рентгенограмме могут симулировать очаги деструкции.
От очагов деструкции и других анатомических образований (пальцевидных вдавлений, отверстий каналов вен-выпускников) грануляционные ямочки крыши и основания черепа отличаются закономерной локализацией, неправильной округлой формой, наличием полицикличного, довольно четкого контура и неоднородным ячеистым просветлением . Боковые лакуны отчетливо определяются на рентгенограммах в прямой передней, носо-лобной и боковой проекциях. Количество боковых лакун невелико — до 6.
Боковые лакуны располагаются в крыше черепа преимущественно в области брегмы. Нередко они симмет-
ричны. Чаще лакуны залегают толь ко в теменных костях, реже — в лобной и теменных. При наличии борозды клиновидно-теменного синуса определяется его впадение в боковые лакуны одним стволом или нескольки-
ми, распадающимися наподобие рукавов дельты реки.
Размеры боковых лакун превышают размеры грануляционных ямочек. Их длинник ориентирован в сагит-
таль ном направлении и на рентгенограмме в боковой проекции достигает 1,5—3,0 см.
На рентгенограммах в передней и носо-лобной проекциях боковые лакуны проецируются парасагиттал но
друг над другом в виде просветлений, окаймленных сверху четким, интенсивным скобкообразным контуром.
На рентгенограмме в боковой проекции боковые лакуны расположены под краеобразующим отделом крыши черепа. При неполном проекционном совпадении боковых лакун правой и левой стороны на рентгенограммах
в боковой проекции они также, как и в прямой передней проекции, могут располагаться друг под другом. Скобкообразный контур является отображением дна, плавно переходящего в боковые отделы лакун .
Просветление, обусловленное боковыми лакунами, не всегда отличается однородной прозрачностью, так как на дне ее могут располагаться дополнительные вдавления грануляционных ямочек. Они придают ее контуру
фестончатость, а просветлению — ячеистую структуру
Редким вариантом боковых лакун является их приподнятость в виде часового стекла над общим
уровнем наружного контура крыши, обусловленная резким истончением и выпячиванием
наружной пластинки черепа
Типичная форма и локализация позволяют отличать лакуны от очагов деструкции.
Прободение крыши черепа в области грануляционных ямочек или боковых лакун не является вариантом нормы (как отмечено в литературе), а свидетельствует о внутричерепной гипертензии.
Возрастные особенности. Грануляционные ямочки формируются после рождения. Рентгенологически они выявляются в лобной чешуе начиная с 4—6 лет, в затылочной чешуе — с 15, а в основании черепа — с 20 лет.
С возрастом наблюдается незначительное увеличение числа и размеров грануляционных ямочек крыши и основания черепа. Более отчетливо выявляются возрастные изменения их рель ефа и формы, которые сводятся к нарастанию фестончатости и четкости контура, а также к появлению ячеистости просветления.
У взрослых лучше, чем у детей, определяются точечные просветления на фоне неоднородной ячеистой структуры, которые обусловлены венозными отверстиями подходящих к ямочкам диплоических каналов.
Боковые лакуны рентгенологически дифференцируются в области брегмы с 1 —2-го года жизни. В последующем они распространяются кзади. С возрастом по их контурам и на дне возникают дополнител ные углубления, обусловленные грануляционными ямочками, что придает их контуру фестончатость, а дну — ячеистое строение.
Пальцевидные вдавления и окружающие их мозговые возвышения располагаются в крыше и в основании черепа и выявляются на рентгенограммах в прямой, носо-подбородочной и боковой проекциях.
Пальцевидные вдавления, проецирующиеся на рентгенограммах в централ ном отделе, выглядят как нежные, нечетко очерченные просветления, а расположенные между ними тени мозговых возвышений имеют неправильную угловатую форму. В краеобразующем отделе пальцевидные вдавления и мозговые возвышения придают едва заметную волнистость внутренней поверхности крыши и основания черепа
Отмечены углубление и увеличение числа пальцевидных вдавлений при внутричерепной гипертензии. Однако не установлены объективные критерии, позволяющие путем подсчета отличить увеличенное количество пальцевидных вдавлений при гипертензии от наблюдаемого в норме.
Углубление пальцевидных вдавлений улавливается в краеобразующем отделе крыши черепа по резкому различию ее толщины на уровне пальцевидных вдавлений и мозговых возвышений. Углубление пальцевидных вдавлений более чем на 2—3 мм следует рассматривать как проявление внутричерепной гипертензии.
Наиболее значительное углубление пальцевидных вдавлений наблюдается преимущественно у детей при раннем краниостенозе, менее отчетливое — при внутричерепных опухолях.
Выявление у взрослых даже неглубоких пальцевидных вдавлений на значительном протяжении лобной и затылочной чешуи, а также в теменных костях следует рассматривать как признак повышения внутричерепного давления.
Наличие асимметрии расположения и глубины пальцевидных вдавлений также нужно считать признаком патологии.
Возрастные особенности. Паль цевидные вдавления формируются после рождения. Рентгенологически они выявляются в теменно-затылочной области уже к концу 1-го года жизни, а в лобной чешуе и глазничной части лобной кости — к концу 2-го года. Наибольшей выраженности пальцевидные вдавления достигают в возрасте от 4—5 до 10—14 лет. Уменьшение их числа и глубины начинается с 15—18 лет. У взрослых в костях крыши черепа они сохраняются до 20—25 лет, а в основании на внутренней поверхности глазничной части лобной кости — на протяжении всей жизни.
Как индивидуальная особенность пальцевидные вдавления могут сохранять ся до 50—60 лет в нижнем отделе лобной чешуи, в чешуйчатой части височных костей и в прилежащих к ним отделах теменных костей.
Теги: борозды, канал лобной вены, канал теменной вены, снимки, изменения
234567 Начало активности (дата): 20.01.2017 10:23:00
234567 Кем создан (ID): 645
234567 Ключевые слова: борозды, канал лобной вены, канал теменной вены, снимки
12354567899
Похожие статьи
Рентген на дому 8 495 22 555 6 8Перелом шейки бедра
МРТ 3 Тесла в Москве 84952255568
Компьютерная томография в Москве



