Альфакальцидол в лечении больных остеопорозом в современной клинической практике
 02.06.2017
02.06.2017
Альфакальцидол в лечении больных остеопорозом в современной клинической практике
Никитинская О.А., Добровольская О.В., Торопцова Н.В. Альфакальцидол в лечении больных остеопорозом в современной клинической практике //РМЖ. 2017. № 7. С. 452-456.Активные метаболиты витамина D доказали свою эффективность и безопасность в терапии больных с остеопорозом (ОП) в ходе многочислен¬ных клинических исследований.
Цель работы: установить место альфакальцидола, одного из представителей данного класса препаратов, в лечении больных ОП в современной клинической практике на основании опроса врачей и пациентов.
Материал и методы: первая часть работы состояла из анкетирования 307 врачей 6 основных специальностей, занимающихся проблемой ОП. Ан¬кеты включали вопросы о частоте и числе консультируемых больных ОП, используемых методах диагностики и лечения. Во второй части в опро¬се приняли участие 1799 больных в возрасте от 25 до 92 лет. Приверженность проводимой антиостеопоротической терапии оценивалась за по-следние 12 мес. перед анкетированием по следующим параметрам: длительность, отсутствие пропуска приемов, выполнение рекомендаций по приему препарата. Третья часть работы включала проспективное 3-летнее наблюдение за 196 женщинами в постменопаузе, перенесших ОП-переломы различной локализации. Методом анкетирования оценивались эффективность антиостеопоротического лечения и приверженность ему.
Результаты: наше исследование показало, что врачи рекомендовали альфакальцидол 27% больных, в т. ч. в 8% случаев - как монотерапию. Среди пациентов 25% опрошенных принимали данный препарат как в комбинации с другими препаратами для лечения ОП (22%), так и в виде моноте¬рапии (3%). Среди лиц, перенесших ОП-перелом, приверженность лечению альфакальцидолом в течение 36 мес. составила для монотерапии 50%, а для комбинированной - 21%.
Выводы: опрос врачей и пациентов с ОП и ОП-переломами продемонстрировал, что в реальной клинической практике альфакальцидол, имея оптимальный профиль безопасности, продолжает широко применяться как для моно-, так и для комбинированной терапии ОП. Горизонты его использования расширились в связи с возможностью перевода больных с лечения бисфосфонатами на альтернативную терапию альфакальцидолом во время «лекарственных каникул».
В настоящее время для лечения остеопороза (ОП) используются лекарственные препараты, доказавшие свою эффективность в отношении снижения риска переломов в ходе многоцентровых плацебо-контролируемых исследований. Это в первую очередь бисфосфонаты и деносумаб (антирезорб- тивные средства), терипаратид (костный анаболик) и стронция ранелат (препарат с двойным механизмом действия).
Для первичной профилактики заболевания и в составе комбинированной терапии ОП применяются кальций и витамин D. Среди препаратов витамина D особое место занимают его активные метаболиты, одним из которых является альфакальцидол. При попадании в организм он гидроксилируется в печени под действием 25-гидроксилазы и превращается в D-гормон, или кальцитриол. Механизм действия препарата со¬стоит в связывании с рецепторами витамина D в органах-мишенях. В кишечнике это приводит к повышению абсорбции кальция и фосфора, а в почках - к увеличению реабсорбции в них кальция. Препарат нормализует кальций-фосфорный обмен: он подавляет костную резорбцию и стимулирует костеобразование, что ведет к увеличению минеральной плотности кости (МПК) и тем самым повышает механическую прочность кости. Преимуществом использования альфакальцидола по сравнению с другим активным метаболитом - кальцитриолом является то, что при его использовании возникает меньший риск развития гиперкальциемии. Это связано с тем, что он представляет собой «пролекарство», которое, попадая в кишечник и всасываясь в кровь в неактивной форме, не приводит к резкому повышению концентрации кальция в крови, в отличие от кальцитриола [1].
Альфакальцидол используется в лечении заболеваний костной ткани, в частности первичного и вторичного ОП, а также у больных с хроническими заболеваниями почек, у которых нарушено 1-альфа-гидроксилирование витамина D3.
Исследования, проведенные с использованием альфакальцидола и кальцитриола при первичном и глюкокортикоидном ОП, показали снижение риска переломов любой локализации по сравнению с контрольной группой, независимо от того, получали ли в ней пациенты дополнительно добавки кальция или нет, почти в 2 раза; оно не зависело от показателей МПК до начала лечения [2]. Кроме того, были показаны преимущества приема активных метаболитов по сравнению с холекальциферолом - нативным витамином D в отношении прироста МПК и снижения риска переломов позвонков и периферических перифе¬рических костей при первичном ОП. Так, в исследовании R. Nuti еt al. продемонстрировано, что лечение
1 мкг альфакальцидола в сочетании с кальцием у женщин с постменопаузальным ОП и нормальным уровнем витамина D приводило через 12 мес. терапии к большему приросту МПК в позвоночнике по сравнению с группой, получавшей 880 МЕ нативного витамина D и кальций (2,33% против 0,70%, р=0,018), а к 18-му мес. увеличение МПК в группе альфакальцидола составило в среднем 2,87%, тогда как в группе, применявшей нативный витамин D, дальнейшего увеличения плотности кости не наблюдалось (р=0,005). Исследование также по-казало снижение риска новых переломов у пациенток основной группы по сравнению с контролем (7,1% против 11,9%), а по побочным эффектам группы между собой не различались [3].
Альфакальцидол показал свою эффективность в качестве монотерапии при глюкокортикоидном ОП. Так, в 1- летнем рандомизированном клиническом исследовании прием 1 мкг альфакальцидола и 500 мг кальция в сутки был более эффективным, чем прием 1000 МЕ витамина D и 500 мг кальция пациентами, длительно принимавшими системные глюкокортикоиды (СГК). В группе больных, принимавших альфакальцидол, отмечалось достоверно большее увеличение МПК поясничного отдела позвоночника (+2,4%) и шейки бедра (+1,2%) по сравнению с контролем (-0,8% и +0,8% соответственно); выявлено снижение риска переломов позвонков на 39%, периферических переломов - на 59%, переломов любой локализации - на 48%; кроме того, отмечено значимое уменьшение интенсивности болей в спине по сравнению с группой, получавшей нативный витамин D. Только у 3 пациентов в группе альфакальцидола и 2 пациентов в группе витамина D было выявлено увеличение уровня кальция в крови [4, 5]. В метаанализе, включавшем 54 работы по оценке влияния активных метаболитов витамина D у больных, получавших длительно СГК, на МПК позвоночника и на риск переломов, был показан их положительный эффект по сравнению с плацебо, нативным витамином D и/или кальцием: ES 0,35 (95% ДИ 0,18; 0,52) [2]. Аналогичные данные получены при изучении влияния активных метаболитов витамина D на риск переломов позвонков: показано снижение их риска в 1,8 раза при приеме альфакальцидола по сравнению с приемом плацебо, нативного витамина D и/или кальция (ОР 0,56; 95% ДИ 0,34; 0,92) [6].
Одной из причин возникновения переломов при ОП являются падения. В настоящее время имеется целый ряд работ, посвященных оценке влияния препаратов витамина D на снижение их риска, при этом было показано преимущество использования активных метаболитов по сравнению с нативным витамином D. Так, в метаанализе F. Richy еt al. было продемонстрировано снижение риска падений на 21% (ОР 0,79; 95% ДИ 0,64; 0,96) против 6% (ОР 0,94; 95% ДИ 0,87; 1,01) при приеме нативного витамина D [7]. Среди пожилых больных, имевших возрастное снижение функции почек (клиренс креатинина <65 мл/мин), на фоне приема альфакальцидола уменьшалось число пациентов, подверженных падениям, на 74% (р=0,019) [8]. Кроме того, имеются данные о большем положительном влиянии альфакальцидола на увеличение мышечной массы и мышечной силы по сравнению с нативной формой витамина D [9, 10].
Альфакальцидол может применяться для лечения первичного ОП не только у женщин, но и у мужчин, что было продемонстрировано в исследовании J.D. Ringe еt al. [11]. Мужчины, принимавшие альфакальцидол 1 мкг/сут в качестве монотерапии, имели больший прирост МПК в области позвоночника и бедра, меньшее количество произошедших позвоночных и периферических переломов (при этом значимое снижение риска периферических переломов было у больных с клиренсом креатинина <60 мл/мин), а также достоверно меньшее число падений, чем у пациентов, принимавших нативный витамин D.
Интерес ученых был привлечен и к возможности использования комбинации альфакальцидола с другими антиостеопоротическими препаратами. Например, эффективность альфакальцидола была доказана у мужчин и женщин в постменопаузе с ОП при совместном его назначении с алендронатом по сравнению с монотерапией каждым из препаратов в сочетании с кальцием, а для алендроната - еще и в комбинации с нативным витамином D. Во всех группах отмечался прирост МПК в позвоночнике и бедре, однако в группе, принимавшей алендронат и альфакальцидол, результат оказался значимо лучше уже через 12 мес. лечения, чем в группе комбинированного приема алендроната и нативного витамина D. Кроме того, отмечалось снижение частоты падений, ко¬торая была наименьшей в группе, получавшей альфа- кальцидол и алендронат [12].
Еще одно исследование по изучению аддитивного влияния 1 мкг альфакальцидола на МПК и прочность кости при лечении алендронатом продемонстрировало достоверно большее увеличение МПК в позвоночнике, а также рост объемной минеральной плотности в кортикальной кости предплечья за 3 года лечения, которые были выявлены с помощью периферической КТ, по сравнению с лицами, получавшими только алендронат и кальций [13].
Еще один аспект назначения альфакальцидола - это его прием после 3-5-летней непрерывной терапии бисфосфонатами во время так называемых «лекарственных каникул», которые возможны у пациентов с МПК в области шейки бедра >-2SD и при отсутствии переломов позвонков. Исследование J.D. Ringe и E. Schacht показало, что альфакальцидол не только стабилизировал МПК после завершения приема бисфосфонатов, но и способствовал ее увеличению, а также приводил к уменьшению количества падений по сравнению с этими показателями при приеме на¬тивного витамина D, при одинаковой частоте побочных эффектов [14].
Таким образом, альфакальцидол может применяться у больных, страдающих как первичным, так и вторичным ОП; как монотерапия, так и в комбинации с бисфосфонатами, а также как препарат выбора после длительного приема бисфосфонатов. Альфакальцидол зарегистрирован в России в 1990-х гг. и включен в список препаратов для лечения ОП в современных клинических рекомендациях по ОП [15].
Целью нашего исследования было установить место альфакальцидола в лечении больных ОП в реальной клинической практике.
Материал и методы
Первая часть работы состояла из анкетирования врачей с использованием специально разработанного вопросника, включавшего в себя разделы по частоте и числу консультируемых больных ОП, регистрации заболевания в талонах статистической отчетности, используемым методам диагностики и лечению. Заполненные вопросники были получены от 307 врачей 6 основных специальностей, занимающихся проблемой ОП.
Вторая часть работы включала анкетирование пациентов с установленным диагнозом ОП и получавших не менее 1 года терапию по поводу этого заболевания. В опросе приняли участие 1799 больных в возрасте от 25 до 92 лет (средний возраст - 63,3±8,4 года), проживающих в 5 регионах России.
Среди анкетированных было 265 (15%) мужчин (средний возраст - 63,0±8,4 года) и 1534 (85%) женщин (средний возраст - 63,5±8,4 года). Приверженность проводимой антиостеопоротической терапии оценивалась за последние 12 мес. перед анкетированием по следующим параметрам: длительность, отсутствие пропуска приемов, выполнение рекомендаций по приему препарата.
Третья часть работы включала проспективное 3-летнее наблюдение за 196 женщинами в постменопаузе (средний возраст 65,8±9,1 года), перенесших ОП-переломы проксимального отдела бедра, дистального отдела предплечья, шейки плечевой кости, позвоночника и лодыжки. На всех женщин заполнялась унифицированная анкета через 4, 12, 24 и 36 мес. после произошедшего перелома, в которую были включены вопросы о проведении антиостеопоротического лечения и приверженности ему.
Статистическая обработка проводилась с использованием параметрических (тест Стьюдента для несвязанных выборок) и непараметрических (тесты Вилкоксона, Манна - Уитни, точный критерий Фишера) критериев. При нормальном распределении данные представлены через среднее (М) и стандартное отклонение (СО). Данные, не имеющие нормального распределения, выражены через медиану (Ме), 25 и 75 процентили. Различия считались статистически значимыми при величине p<0,05.
Результаты и обсуждение.
Анкетирование врачей показало, что они в месяц в среднем консультируют 12 [1; 40] больных по поводу ОП, при этом терапевты принимали 6 [3; 20], неврологи - 6 [3; 30], гинекологи - 6 [1; 8], травматологи - 12 [6; 18], эндокринологи - 16 [8; 20] и ревматологи - 20 [12; 40] пациентов ежемесячно. Ревматологи и эндокринологи наблюдали больных ОП чаще, чем врачи других специальностей (p<0,001 и p<0,05 соответственно). В качестве основной терапии ОП врачи в 24% случаев рекомендовали препараты кальция и витамина D, при этом треть этих назначений приходилась на долю активных метаболитов витамина D в качестве монотерапии (рис. 1).
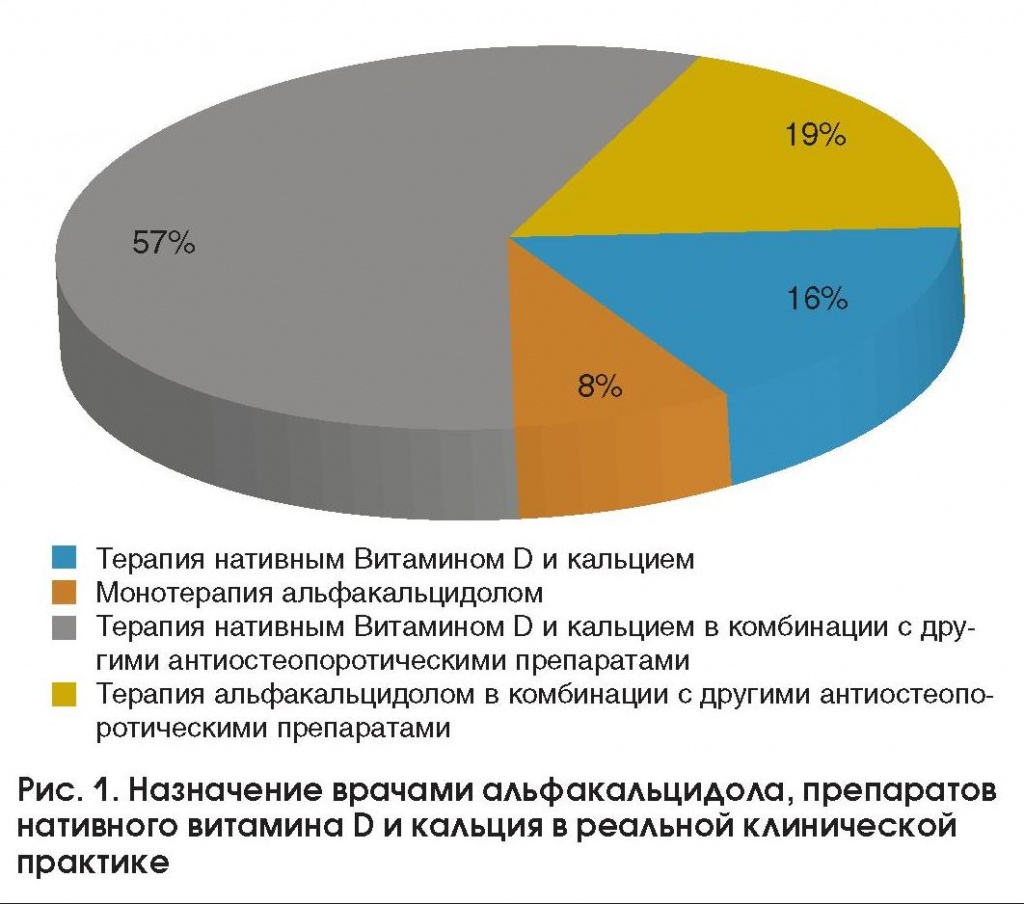
Кроме того, врачи в 19% случаев назначали альфакальцидол в сочетании как с антирезорбтивными препаратами, так и со стронция ранелатом.
Опрос пациентов показал, что в 43% случаев диагноз ОП был поставлен ревматологом, в 17% - терапевтом, в 15% - травматологом, в 13% - эндокринологом, в 9% - неврологом и в 3% - гинекологом.
Было установлено, что 452 (25%) человека принимали альфакальцидол в качестве монотерапии и в комбинации с другими антиостеопоротическими препаратами (рис. 2),
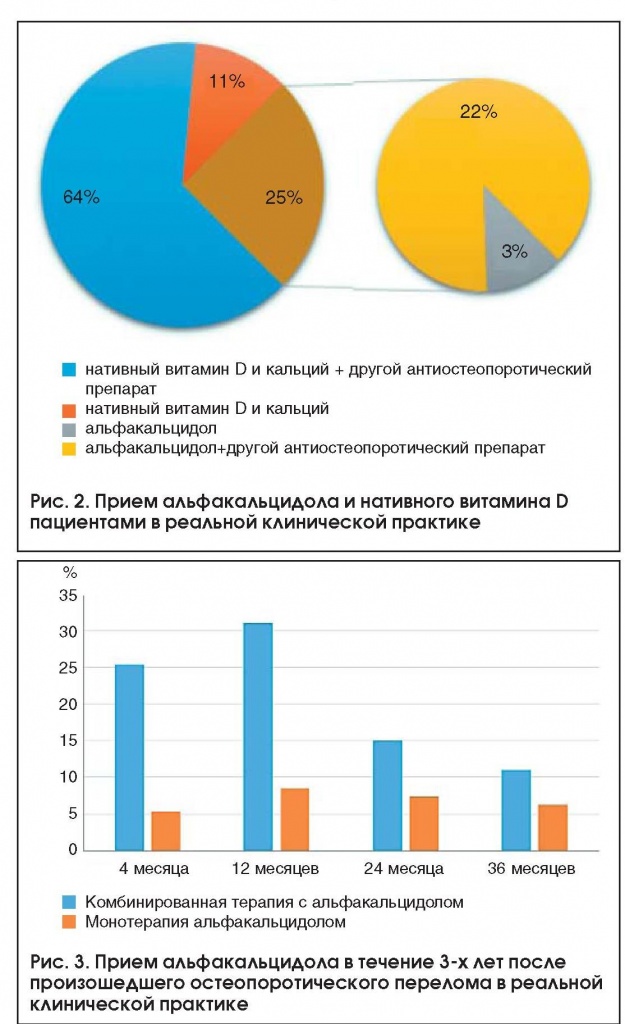
мужчины и женщины с одинаковой частотой (23% и 26% соответственно, p>0,05). Рекомендации по приему альфакальцидола пациенты получили в 29% случаев от ревматологов, реже от травматологов (24%), неврологов (23%), эндокринологов (21%) и терапевтов (20%), при этом ревматологи достоверно чаще назначали его больным, чем терапевты и эндокринологи (х2= 18,02, p=0,006).
Пациенты, принимавшие альфакальцидол, были старше (средний возраст - 64,4±8,6 года) больных, получавших лечение препаратами, содержащими кальций и/или нативный витамин D (средний возраст - 63,1±8,4 года) (p<0,01), у них чаще выявлялись предшествующие ОП-переломы (42% и 35% соответственно, p=0,0083). Кроме этого, лица, получавшие альфакальцидол, имели более длительную продолжительность болезни (p<0,0001), принимали большее общее количество таблеток в день по поводу всех других заболеваний (p=0,007) и были менее привержены лечению ОП (38% по сравнению с 44%, p=0,026).
В качестве монотерапии ОП альфакальцидол принимали 52 (12%) пациента, среди них 5 (10%) человек в возрасте моложе 50 лет.
Опрос больных ОП показал, что достоверно реже они получали рекомендацию по монотерапии альфакальцидолом от ревматологов (в 6% случаев), чем от терапевтов и травматологов (23% и 21% соответственно, р<0,05).
Анкетирование 196 пациенток, перенесших ОП-перелом, продемонстрировало, что в течение первых 4-х месяцев после него какую-либо противоостеопоротическую терапию получали 114 (58%) опрошенных, при этом достоверно чаще - женщины с переломами по-звонков (p=0,0055). Альфакальцидол принимали 35 (30,7%) человек: 6 (5,3%) - как монотерапию, 29 (25,4%) - в сочетании с бисфосфонатами. Наиболее часто альфакальцидол назначался больным, перенесшим перелом проксимального отдела бедра и позвоночника, по сравнению с лицами, у которых перелом случился в остальных 4-х областях скелета. К 12-му мес. лечение ОП проводилось у 106 больных, при этом 42 (40%) человека получали альфакальцидол, из них 9 женщин - монотерапию. Через 24 и 36 мес. антиостеопоротическое лечение получали 94 и 63 человека соответственно, а альфакальцидол принимали 22 (23,4%) и 11 (17,5%) пациентов соответственно, при этом монотерапию - 7 и 4 человека соответственно (рис. 3). Достоверно чаще альфакальцидол получали лица в возрасте 65 лет и старше. Общая приверженность лечению среди пациенток, начавших терапию в течение первых 4-х мес. после перелома, составила 20% к 36-му мес., при этом для монотерапии альфакальцидолом этот показатель составил 50%, а для комбинированной - 21%.
Таким образом, наше исследование показало, что альфакальцидол не потерял своей актуальности в лечении больных ОП в реальной клинической практике: его назначали в 8% случаев в качестве монотерапии, а в 19% - в сочетании с другими антиостеопоротическими лекарственными средствами. Наиболее часто по сравнению с другими врачами альфакальцидол рекомендовали ревматологи, при этом предпочтение отдавалось комбинированному лечению.
Независимый опрос больных ОП выявил, что 25% анкетированных лиц принимали его в качестве как основной терапии ОП (12%), так и в комбинации с другими антиостеопоротическими препаратами, при этом он использовался практически с одинаковой частотой у мужчин и женщин. Следует отметить, что лица, принимавшие альфакальцидол, были старше по возрасту и, как следствие, имели более длительный срок болезни. Это оправданно, т. к. у пожилых людей с возрастом отмечается уменьшение скорости клубочковой фильтрации, которое способствует снижению гидроксилирования витамина D в почках, ведет к недостаточности образования D-гормона и сопровождается развитием толерантности к нативному витамину D. Таким образом, на фоне эндокринно-иммунной дисфункции происходит снижение общей мышечной массы и появляется синдром мышечной слабости, что сопровождается повышением риска падений и обусловленных этим травм и переломов. В ряде исследований было показано значительное снижение частоты падений пациентов пожилого возраста при применении альфакальцидола [8].
Еще один положительный аспект назначения альфа-кальцидола - достаточная безопасность при длительном приеме. Так, применение альфакальцидола >6 лет в дозе 0,5-1,0 мкг/сут показало, что суммарная частота развития побочных эффектов составила 1,1%, а гиперкальциемии - лишь 0,22%, случаев формирования мочекаменной болезни не было отмечено [16]. В другом обзоре было продемонстрировано, что относительный риск гиперкальциемии у пациентов, принимавших витамин D или его аналоги (в сочетании с кальцием или без него), со¬ставил всего 2,35% [17].
Заключение.
Опрос врачей и пациентов с ОП и ОП-переломами продемонстрировал, что в реальной клинической практике альфакальцидол, имея оптимальный профиль безопасности, продолжает широко применяться как для моно-, так и для комбинированной терапии ОП. Горизонты его использования расширились в связи с возможностью перевода больных с лечения бисфосфонатами на альтернативную терапию альфакальцидолом во время «лекарственных каникул».



