 23.09.2015
23.09.2015
Отличительные клинические и патоморфологические признаки первично негеморрагического венозного инсульта
Первые отличительные признаки венозного инсульта от артериального были выявлены при анализе возраста в сравниваемых группах. Возраст в исследуемых группах оказался достоверно отличным между группами ВИ (диапазон от 18 до 78 лет, в среднем 51,6±14,45 лет) и ИИ (диапазон от 35 до 89 лет, в среднем 68,69±12,78 лет) с р=0,00000 и группами ИИ и КГ (диапазон от 45 до 70 лет, в среднем 56,24±5,71 лет) с р=0,000034. Возраст между группами ВИ и КГ достоверно не отличался с р>0,05, что делало КГ пригодной для использования в качестве контроля. Таким образом, для ВИ в отличие от ИИ характерно страдание в относительно молодом возрасте.
По составленным таблицам сопряженности c2 Пирсона для сопутствующих и провоцирующих инсульт факторов удельный вес гипертонической болезни оказался статистически достоверно большим неблагоприятным фактором при ИИ (100%) в сравнении с ВИ (66,67%) при p=0,001. Состояние гомеостаза с признаками гиперкоагуляции зарегистрировано в группе ВИ несколько чаще (в 45,45%), чем в группе ИИ (25%), но статистически это различие не было достоверным (p=0,11397). По фактору «ТИА в анамнезе», а также состояниям гипо- и гиперкоагуляции в системе гомеостаза не было получено значимых различий по исследуемым группам.
Манифестация заболевания происходила в сравниваемых группах неодинаково. Так подострое начало, развитие заболевания исподволь в течение 2-3 суток с постепенным развертыванием клиники отмечено при ВИ в 17 случаях (51,5%), а при ИИ в 5 случаях (15%).
В синдромокомплексе ВИ в отличие от ИИ в большинстве случаев отмечено преобладание выраженности общемозговых симптомов над очаговыми. Головная боль являлась ведущей жалобой и симптомом, наряду с очаговой симптоматикой, обусловленной топикой фокального поражения. Выраженность краниалгии по визуально-аналоговой шкале (ВАШ) составляла в группе ВИ от 3 до 10 баллов, в среднем 7,16±1,62 балла. Кроме того, больных беспоколи ощущение давления изнутри на глаза, ограничение и болезненность при движении глазных яблок, ощущение «полноты» в голове, несистемное головокружение, снижение остроты зрения, ощущение «пелены» в глазах, нарушение сна, симптом «тугого воротника», кошмары, сонливость, быстрая утомляемость. Объективно выявлялся цианоз и отечность лица; расширение подкожных вен на лице и шее; отек конъюнктивы и век; инъекция сосудов склер; вегетативные нарушения (тахикардия, тахипноэ, двигательное возбуждение, потливость). Очаговая неврологическая симптоматика была выражена соответственно локализации поражения в головном мозге, и мы не отметили каких-либо присущих только ВИ очаговых симптомов. В большинстве случаев ВИ отмечалась субфебрильная гипертермия на 4-5 сутки заболевания. Зарегистрировано более частое развитие эпилепсии – при ВИ она наблюдалась в 21% случаев, тогда как при артериальном инсульте – в 10% (сходно с данными Гусева Е.И., 2009). Центральное венозное давление (ЦВД) измерялось в случаях лечения больных в условиях реанимационного отделения и отмечена тенденция к умеренному и выраженному повышению ЦВД при ВИ от 150 до 190 мм вод. ст. с нормализацией после реканализации (2 случая) и без такового. Тогда как, при ИИ чаще отмечалось нормальное ЦВД от 10 до 30 мм вод. ст. и даже отрицательное со значениями, близкими к -20 мм вод. ст. Ликворная гипертензия со значениями >200 мм вод. ст. отмечалась у половины больных ВИ из числа тех, кому была выполнена люмбальная пункция (в 11 случаях из 23 человек). При ТКД интракраниальных венозных структур отмечалось увеличение скорости кровотока со значениями ЛСК в прямом синусе до 40-60см/с и в базальных венах Розенталя до 25-37см/с. При осмотре глазного дна (произведено лишь в 15% случаев вообще) при ВИ в большинстве случаев (9 из 13) наблюдались умеренные признаки венозного застоя в виде расширения вен сетчатки и стушеванности границ зрительных нервов.
Оценка клинического состояния пациентов производилась как при поступлении, так и при выписке с использованием шкалы инсульта Национального института здоровья (National Institutes of Health Stroke Scale - NIHSS), шкалы Рэнкина (RS) и индекса Бартеля (BI). Средние значения оценок по этим шкалам при поступлении были: NIHSS=9,7±8,25; RS=3,24±0,92; BI=38,2±33,31 у пациентов с ВИ и NIHSS=11±6,15; RS=3,64±1,03; BI=40,8±30,87 у пациентов с ИИ. Те же параметры при выписке составляли: NIHSS=4,9±6,16; RS=2,17±1,23; BI=75,86±30,28 у пациентов с ВИ и NIHSS=6,63±5,54; RS=2,77±1,41; BI=70,22±31,33 у пациентов с ИИ. Достоверных различий по этим критериям в сравниваемых группах не получено (р>0,05). В клиническом течении ВИ (в зависимости от размеров и локализации очага) была отмечена тенденция к быстрому регрессу очаговой симптоматики. Так в 25% случаев в течение 1-2 недель произошел полный регресс неврологического дефицита, в остальных случаях произошло улучшение. При ИИ полного регресса очагового дефицита мы не наблюдали. Также отмечался быстрый (чаще в течение 1-3 дней) регресс общемозговых симптомов. Тем не менее, нами не обнаружено статистически достоверных различий в течении ВИ и ИИ в результате лечения в стационаре. Оценивались качественные показатели при выписке по четырем критериям: улучшение, без динамики, ухудшение и смерть. Имела место тенденция к более частому улучшению состояния – 66% при ВИ против 57% при ИИ. В то же время ухудшение и смерть, в совокупности имея равное представительство в обеих группах (по 15%), разделялись между собой в следующих пропорциях: при ВИ в сравнении с ИИ случаев ухудшения состояния было в 3 раза больше, а смертей в 2 раза меньше. Ухудшения состояния пациентов при ВИ во всех случаях были связаны с вторичными кровоизлияниями.
Характерной для венозных инфарктов считается ранняя геморрагическая трансформация (ГТ), связанная с венозным застоем и развитием вазогенного отека мозга (Скворцова В.И., 2010), которая зарегистрирована нами при ВИ достоверно в 3 раза чаще (см. рис.6), чем при ИИ. В нашем исследовании количество вторичных геморрагий при ИИ совпадает с данными других исследователей (Kummer K.L., 1995; Ананьева Н.И., 2001).
В целом же количество случаев с неблагоприятным исходом не имело разницы при ВИ и ИИ. Таким образом, маловероятно надежно отличить ВИ от ИИ при оценке только клинической составляющей диагностики, особенно в первые сутки заболевания, то есть именно тогда, когда дифференциальная диагностика наиболее важна.
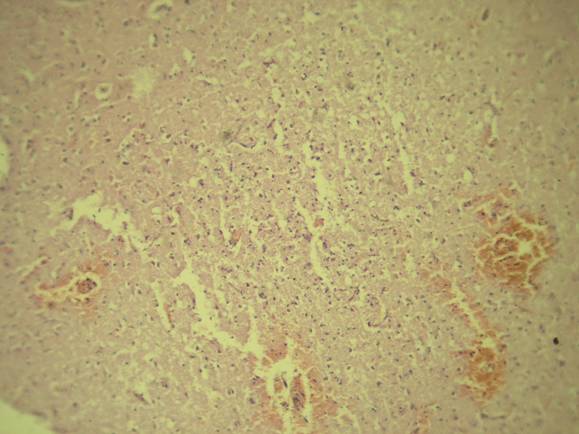
Поиск опорных позиций в дифференциации ВИ и ИИ был продолжен нами в отношении морфологических изменений. Оценка микроскопических морфологических изменений была произведена в 4 случаях летального исхода при ИИ и в 2 случаях смерти пациентов при ВИ (рис.1).
А
Б
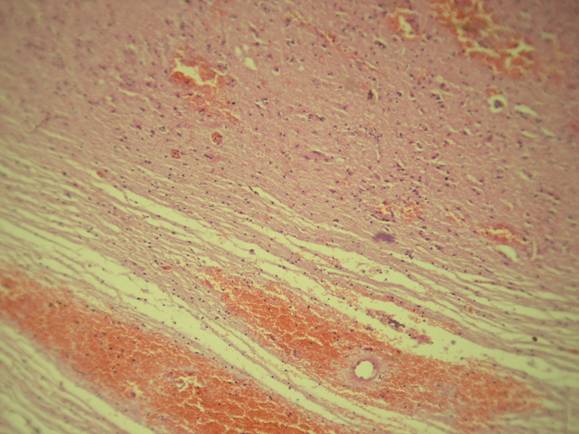
Рис.1. Микроморфологические изменения перифокальной области венозного инфаркта (Микрофото; Х200, окраска гематоксилин-эозином): выраженный перицеллюлярный (а) и периваскулярный отек (б) мозговой ткани; выраженное полнокровие венозных сосудов (б); множественные мелкоочаговые геморрагии (а, б).
Диагноз при аутопсии во всех этих случаях подтвердил клинический и посмертный диагнозы, были обнаружены тромбы в симптомсвязанных сосудах, окклюзия которых была при жизни пациентов диагностирована на МСКТА и МРА. В отличие от ИИ при ВИ морфологическая картина в зонах инсульта была описана в виде выраженного венозного полнокровия, более выраженного перицеллюлярного и периваскулярного отека мозговой ткани c множественными микро- и макрогеморрагиями.
Теги: инсульт
234567 Описание для анонса:
234567 Начало активности (дата): 23.09.2015 20:51:00
234567 Кем создан (ID): 6
234567 Ключевые слова: негеморрагического венозного инсульта, гипертонической болезни, клиники, Головная боль, больных беспоколи, ощущение давления изнутри на глаза, ограничение и болезненность при движении глазных яблок, ощущение «полноты» в голове, несистемное головокружение, снижение остроты зрения, ощущение «пелены» в глазах, нарушение сна, симптом «тугого воротника», кошмары, сонливость, быстрая утомляемость, цианоз, отечность лица, расширение подкожных вен на лице и шее, отек конъюнктивы и век, инъекция сосудов склер; вегетативные нарушения, тахикардия, тахипноэ, двигательное возбуждение, потливость, головном мозге, эпилепсии, Центральное венозное давление, ЦВД, реанимационного отделения, границ зрительных нервов
12354567899



