 26.01.2018
26.01.2018
Компьютерная томография в дифференциации саркоидоза и туберкулеза органов грудной клетки
Справедливо саркоидоз называют “великим имитатором” болезней легких . В условиях подъема заболеваемоституберкулезом,ряд исследователей отмечает увеличение количества случаев диагностических расхождений с саркоидозом
Справедливо саркоидоз называют “великим имитатором” болезней легких [1]. В условиях подъема заболеваемости туберкулезом,ряд исследователей отмечает увеличение количества случаев диагностических расхождений с саркоидозом [2, 3].Из-за клинико-рентгенологического сходства саркоидоз и туберкулез легких длительный период времени рассматривали как единый патологический процесс. В прошлом выдвигалась и единая инфекционная этиология заболеваний. Дискуссия о причастности микобактерии туберкулеза к патогенезу саркоидоза продолжается до настоящего времени [2, 4, 5].
Волнообразное течение обоих заболеваний часто заканчивается спонтанным излечением или формированием пневмосклероза.
Рентгенологические изменения при клинически манифестированных и даже верифицированных состояниях (туберкулезная интоксикация, нулевая стадия саркоидоза)нередко отсутствуют. Наиболее частым инициальным рентгеновским признаком обоих заболеваний является внутригрудная лимфаденопатия. Ранние изменения в легких, вначале неспецифического характера – альвеолит, экссудативное воспаление, гиперчувствительная сосудистая реакция, обычно не фиксируются или не распознаются [6].
На следующем этапе обоих заболеваний развивается диссеминация специфических гранулем. Несмотря на визуальное сходство патологических процессов, разграничение этих заболеваний, как правило, не представляет сложности из-за несоответствия степени рентгенологических изменений удовлетворительному клиническому состоянию больных саркоидозом.
Целью нашего сообщения является разбор редких и необычных форм саркоидоза, способных вызывать диагностические ошибки при дифференциации с туберкулезом.
Материал и методика
За период с 1994 по 2004 г. проведено компьютернотомографическое исследование 150 больных с саркоидозом легких.
Морфологическая верификация достигнута у 74,6% больных, остальные классифицировались по данным клиниколабораторных и динамических исследований. Мужчин было 66 (44%), женщин – 84(56%). Возрастной диапазон варьировал от 13 до 65 лет, средний возраст составил 45 лет. Визуальные признаки саркоидоза на КТ органов грудной клетки отсутствовали у 7 больных (4,66%), 1 стадия болезни обнаружена у 52 (34,67%), 1–2 стадия с наличием лимфаденопатии и единичных гранулем в легких –у 15(10%), 2 стадия (комбинация лимфаденопатии и легочных проявлений) – у 57 (38%), 2 стадия с легочными изменениями без критичной лимфаденопатии – у 12 (8%) и 3 стадия с различными формами пневмофиброза – у 7(4,66%) больных. У 30 (20%) пациентов возникли дифференциально-диагностические сложности из-за сходства с различными формами туберкулеза.
Ложно положительные заключения о туберкулезе допущены в 7(4,6%)случаях. Гиподиагностики туберкулеза за счет ошибочного распознавания саркоидоза не было.
Патологические изменения органов грудной клетки, требующие дифференциальной диагностики, представлены в таблице. Исследования выполнялись на томографах 3 поколения HiSpeed CT/I фирмы General Electric и Somatom AR Star фирмы Siemens. Использовали стандартные программы 10–10 и 1–10 мм.
Контрастные методики не применяли. Динамическое КТнаблюдение выполнено у 87(58%) больных. У большинства пациентов(80%) саркоидоз проявлялся стереотипными признаками – симметричной медиастинальнокорневой лимфаденопатией, двусторонней диссеминацией с различной степенью выраженности интерстициальной инфильтрации/склероза.
|
№ пп |
КТ-ПРИЗНАКИ поражения легких |
Количество наблюдений, N=30 |
|
1 |
Диффузная кальцификация внутригрудных увеличенных лимфатических узлов без следов туберкулезной инвазии |
5 |
|
2 |
Внутригрудиая лимфаденопатия в сочетании с глыбчатыми обызвествлениями единичных лимфатических узлов и следами перенесенной туберкулезной инвазии |
4 |
|
3 |
Односторонняя медиастииально-корневая лимфаденопатия без изменений в легких |
3 |
|
4 |
Ограниченный альвеолит (как единственный признак заболевания) |
3 |
|
5 |
Внутригрудиая лимфаденопатия и инфильтраты в легких |
3 |
|
6 |
Внутригрудиая лимфаденопатия и плевральный выпот |
2 |
|
7 |
Конгломеративиые гранулемы размерами от 10мм и более без критичной лимфаденопа-тии (размеры узлов менее 10мм) |
2 |
|
8 |
Диффузная мономорфная мелкоочаговая диссеминация без критичной лимфаденопатии (размеры узлов менее 10мм) |
2 |
|
9 |
Диффузная полиморфная крупноочаговая диссеминация без критичной лимфаденопа-тии(размеры узлов менее 1()мм) |
2 |
|
10 |
Долевые ретикулярные уплотнения с наружной и внутригрудной л и мфаде н oi штией |
2 |
|
11 |
Односторонние очаги легких без критичной лимфаденопатии (размеры узлов менее 10мм) |
1 |
|
12 |
Деструктивные полости в конгломеративных гранулемах |
1 |
Результаты КТ-исследований
У 80% больных саркоидозом мы констатировали классические рентгенологические проявления заболевания, которые вместе с клиниколабораторными данными позволили установить диагноз без дальнейшего дообследования. Для исключения туберкулеза у остальных 20% больных была проведена морфологическая верификация, хотя по литературным данным потребность в ней не превышает 10% [7].
У 13 (8,6%) больных саркоидозом лимфаденопатия имела признаки, сходные с туберкулезом внутригрудных лимфатических узлов.
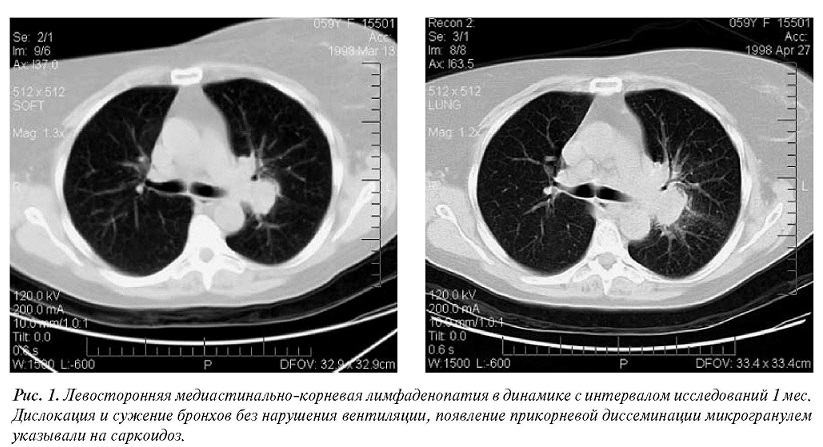
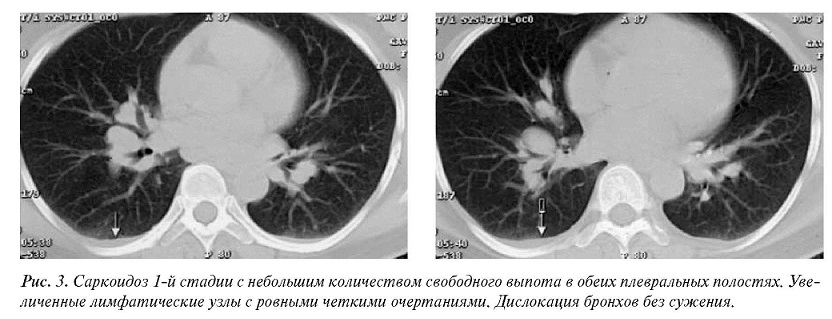
Из них у трех обнаружена односторонняя медиастинальнокорневая лимфаденопатия без кальцификации, имитировавшая туберкулезный бронхоаденит (рис. 1). У девяти больных выявлено увеличение внутригрудных лимфатических узлов с различными типами обызвествлений, в четырех случаях с характерными для туберкулеза глыбчатыми кальцинатами и в пяти наблюдениях в виде диффузной импрегнации, типичной для саркоидоза(рис. 2). Еще у одного больного потребовалась морфологическая верификация в связи с наличием плеврального выпота, не исключающего первичного двустороннего туберкулезного бронхоаденита (рис. 3).
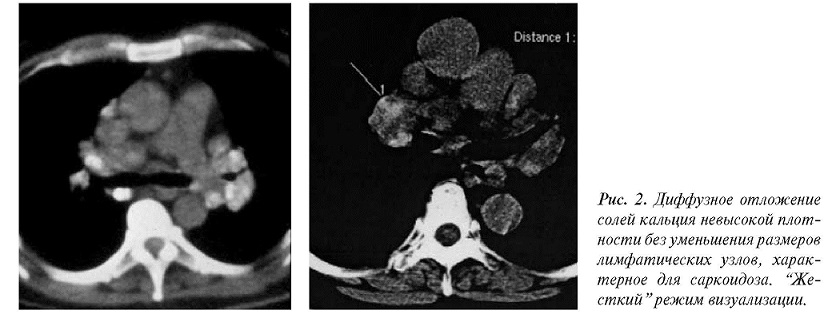
В четырех наших наблюдениях саркоидоз,вероятно, сочетался с перенесенным ранее туберкулезным бронхоаденитом. В этих случаях,кроме высокоплотностных глыбчатых обызвествлений в лимфатических узлах, имелись и другие следы туберкулезной инвазии. По данным Scadding J.G. (1985), в большой группе наблюдений, туберкулез предшествовал или сопровождал саркоидоз в 3,5% случаев [5].
До применения КТ обызвествления лимфатических узлов в виде “яичной скорлупы”изредка обнаруживали на рентгенограммах в 3-й стадии саркоидоза. Однако в наших наблюдениях отложение солей кальция имели диффузный характер и встречались на различных стадиях заболевания. Для выявления ранних признаков кальцификации лимфатических узлов целесообразно использовать “жесткие” режимы визуализации. Обнаружение обызвествлений увеличивается до 20% при длительном наблюдении больных, в течение 10 лет и более [5].
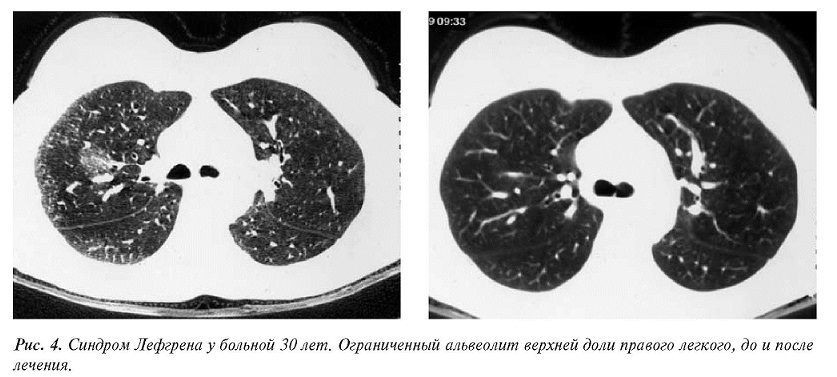
Сложности дифференциальной диагностики возрастают, когда саркоидоз манифестируется только легочными изменениями без существенного увеличения внутригрудных лимфатических узлов. Считается, что ранним признаком саркоидоза является альвеолит,который случайно или целенаправленно может быть обнаружен при КТисследовании[6, 8]. Мононуклеарная инфильтрация альвеолярных стенок вызывает ограниченные вуалевидные уплотнения легочной паренхимы,проявляющиеся на компьютерных томограммах в виде симптома «матового стекла». Этот симптом нередко наблюдается и после появления гранулем, чаще в верхних долях легких,прикорневых отделах и, по мнению большинства исследователей, указывает на активность процесса [9, 10]. У каждого третьего больного альвеолит сопровождается внутригрудной лимфаденопатией, эозинофилией крови, увеличением СОЭ, нодулярной эритемой, артралгией (синдром Лефгрена), что позволяет дифференцировать саркоидоз от альвеолитов другой этиологии.
Своевременно начатая терапия достаточно быстро приводит к разрешению альвеолита (рис. 4).
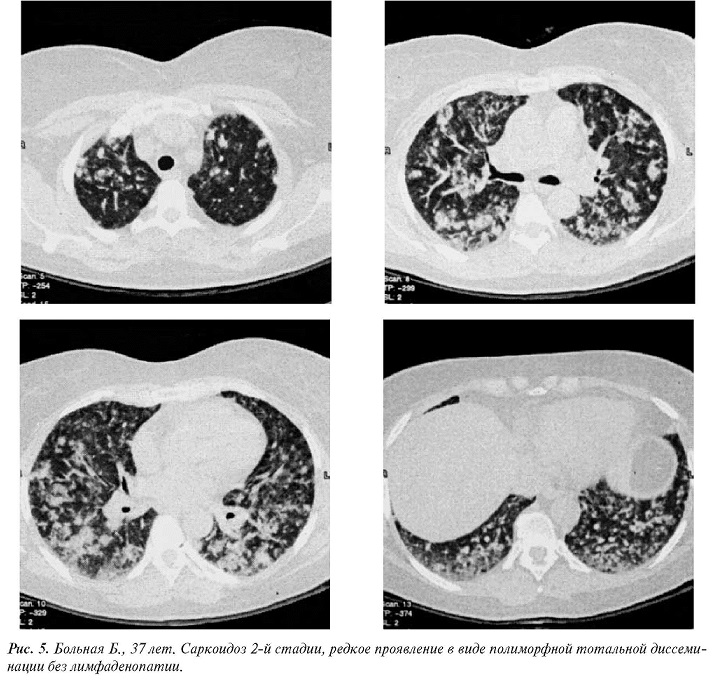
Различные типы диссеминаций в легких развиваются чаще на фоне внутригрудной лимфаденопатии; отсутствие ее резко снижает специфичность визуальной диагностики саркоидоза. У 6 больных с острым течением саркоидоза диссеминация без критичной лимфаденопатии была правильно распознана только в половине наблюдений.
Приводим пример. Пациентка Б., 37 лет.Жалуется на слабость, кашель, субфебрильную температуру. Направлена на КТ после рентгенографии с подозрением на диссеминированный туберкулез. Обнаружена тотальная полиморфная диссеминация с тенденцией к слиянию очагов невысокой плотности. Внутригрудные и подмышечные лимфатические узлы не увеличены, выпота в серозных полостях не было. Диагноз после КТ оставался неясным. Для верификации состояния больной проведена бронхоскопия, при которой установлен саркоидоз. Через 3 мес после проведенной терапии все имеющиеся изменения в легких разрешились (рис. 5).
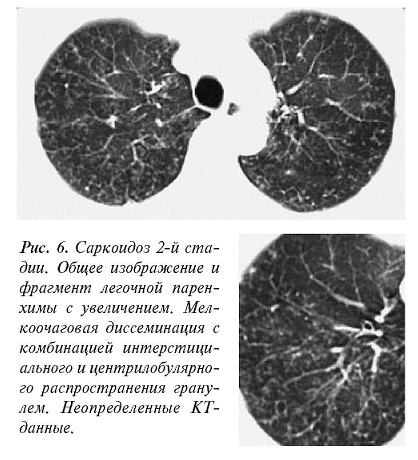
Еще у 2 пациентов при КТ выявлена диффузная мелкоочаговая диссеминация без лимфаденопатии, не исключающая гематогеннодиссеминированный туберкулез. Рисунок 6 иллюстрирует одно из этих наблюдений. В таких случаях даже высокоразрешающая КТ не способствует решению диагностических вопросов, так как перибронховаскулярные, сеп тальные и центрилобулярные очаги встречаются как при саркоидозе, так и диссеминированном туберкулезе [11, 12]. Диагностические сомнения должны разрешаться бронхологическим дообследованием с забором цитогистологического материала.
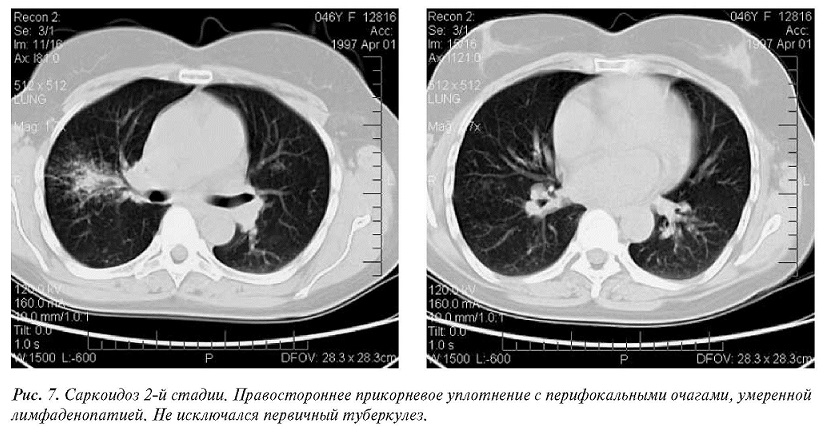
Вторая стадия саркоидоза в нашей группе проявлялась двусторонней мелкоочаговой диссеминацией в 80% случаев, с концентрацией гранулем в прикорневых отделах и “разрежением” по направлению к периферии. Асимметричная диссеминация обнаружена у 1/3 больных саркоидозом во второй стадии, нередко с односторонней локализацией очагов в верхних и средних отделах легких.
Известно,что вторая стадия саркоидоза сопровождается регрессией лимфаденопатии, которая начинается с медиастинальных и заканчивается бронхопульмональными лимфатическими узлами. Случайное обнаружение при рентгенографии и КТ односторонних сгруппированных очагов, особенно в верхних долях легких при умеренной корневой лимфаденопатии или без нее, вызывает обоснованные подозрения в отношении реактивированного или первичного туберкулеза (рис. 7).
Другим редким проявлением второй стадии саркоидоза являются альвеолярные инфильтраты, частота обнаружения которых составляет около 10% [5, 6, 13]. Инфильтраты состоят из сгруппированных мельчайших гранулем, заполненных макрофагами альвеол и частично спавшихся легочных долек [10,14]. Уплотнения размерами от одного до 10 см локализуются преимущественно в плащевом слое верхних долей легких. Контуры инфильтратов неровные, нечеткие, структура “рыхлая”, невысокой плотности, однородная.
Некоторые диагносты, используя режим “сверх жесткой” визуализации, стали выделять симптом “галактики”, представленный сгруппированными в центре и разреженными к периферии гранулемами [15].
Эффект обусловлен искусственным “выведением” из изображения более мягких структур альвеолита,объединяющего гранулемы. У большинства больных развитие инфильтрации сочетается с лимфаденопатией. Эти состояния у больных молодого возраста нередко ошибочно принимаются за инфильтративный туберкулез, эозинофильную пневмонию. В нашей группе альвеолярная форма саркоидоза выявлена у трех больных. Приводим одно из наблюдений.
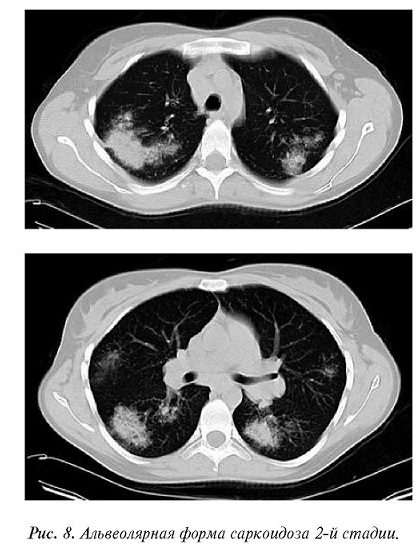
Больная С., 13 лет. Направлена на КТ с подозрением на туберкулез после рентгенографии. Обнаружена двусторонняя медиастинально-корневая лимфаденопатия, множественные “рыхлые” инфильтраты размерами от 2 до 10 см, с нечеткими очертаниями.
Сосудистого полнокровия, воздушной бронхографии, отсевных очагов не было. КТ картина напоминала облаковидные инфильтраты Ассмана, эозинофильные инфильтраты.
Учитывая отсутствие симптомов интоксикации, предположение о туберкулезе сняли. Саркоидоз подтвержден исследованием смывных вод бронхов (рис. 8).
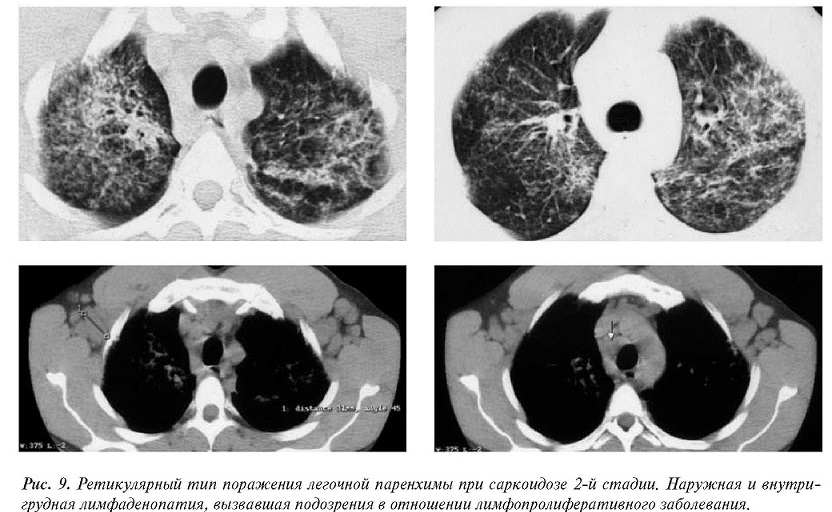
Еще одним редким проявлением второй стадии заболевания является изолированный ретикулярный тип изменений верхних долей легких с уменьшением их объема, выраженной наружной и внутригрудной лимфаденопатией.
Под нашим наблюдением находился пациент 33 лет, обратившийся с жалобами на появление крупных кожных уплотнений на спине.На рентгенограммах обнаружено симметричное уплотнение верхних долей легких с уменьшением объема. Для исключения туберкулеза направлен на КТ. В верхних долях легких выявлены выраженные интерстициальные уплотнения, на фоне которых не прослеживался сосудистый рисунок. Бронхи дистопированы,умеренно расширены. Корни легких, междолевые листки плевры смещены вверх. Внутри грудные и аксиллярные лимфатические узлы увеличены до 25–30 мм, без тенденции к слиянию в конгломераты. После КТ не исключалось и лимфопролиферативное заболевание.Учитывая отсутствие обызвествлений, очагов отсева, предположение о наличии туберкулеза было снято. Выполнена биопсия одного из подкожных узлов спины. Гистологическиустановлен саркоидоз. Назначена кортикостероидная терапия с отчетливым клиникорент генологическим эффектом в виде разрешениякожных проявлений, уменьшения ретикулярных уплотнений в легких, сокращения лимфаденопатии (рис. 9).
Саркоидоз третьей стадии характеризуется необратимой фиброзной перестройкой архитектоники легких, вовлекающей, как правило, прикорневые отделы. Пневмоцирротические изменения распространяются в радиальном направлении от центра к периферии в виде “бабочки”. На этом фоне определяются цилиндрические эктазии сегментарных бронхов, компенсаторные вздутия и буллы,конгломеративные гранулемы. В лимфатических узлах средостения и корней легких находят диффузные отложения солей кальция.
Переход в третью стадию, т.е. к необратимым изменениям, наблюдается по данным литературы не часто – до 15% от всех выявляемых случаев заболевания [5, 8]. Как правило, дифференциальные затруднения в этой фазе саркоидоза единичны и возникают при случайном обнаружении остаточных пневмосклеротических процессов, чаще в верхних долях легких. В этих случаях, исключение фиброзноочагового туберкулеза может оказаться за пределами возможностей КТ.
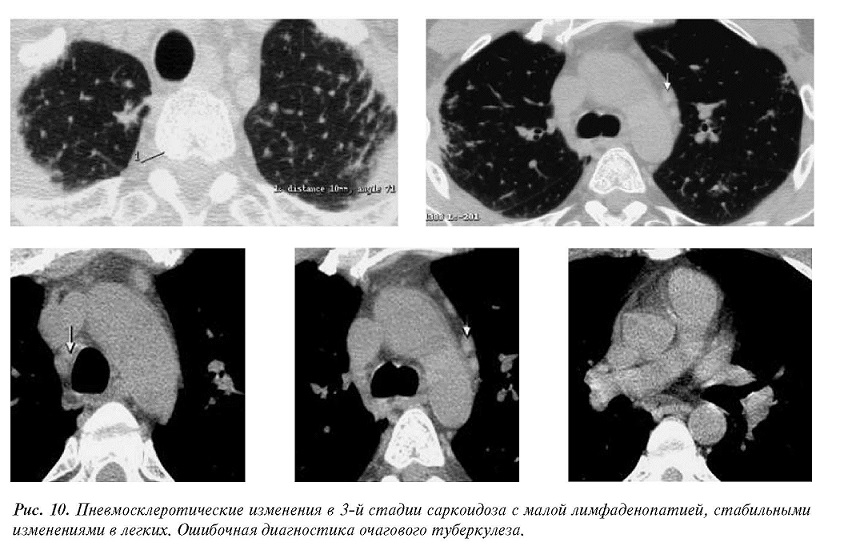
Пациент Ю., 46 лет. При диспансеризации на рентгенограммах была зарегистрирована отрицательная динамика очаговых уплотнений в верхних долях легких, ранее расцениваемых как метатуберкулезный ограниченный пневмосклероз. При КТ были выявлены умеренное объемное уменьшение верхушечных сегментов легких, двусторонние субплевральные наложения с конвергенцией сосудов, линейный интерстициальный склероз, единичные разнокалиберные очаги.
Обнаружена некритичная медиастинальнокорневая лимфаденопатия с размерами отдельных узловдо 10мм. Отложений кальция в уплотнениях легких и в лимфатических узлах не было. После консультативного обсуждения с фтизиатрами, сделано заключение о реактивации очагового туберкулеза верхних долей легких. Однако, по данным лабораторных методов исследования туберкулез исключался.
От предложенной верификации состояния пациент отказался. Изменения в легких контролировались в течение двух лет и оставались стабильными. Учитывая многолетние данные рентгенографии, отсутствие КТдинамики и клиниколабораторных изменений, состояние ретроспективно расценено как 3 стадия саркоидоза в фазе ремиссии (рис. 10).
Таким образом уточняющее значение КТ при саркоидозе трудно переоценить, поскольку предположение о туберкулезе было исключено у подавляющего числа исследованных. Ни в одном из наших наблюдений туберкулез не был пропущен.
Гипердиагностика туберкулеза имела место у 7 больных (4,6%) с редко встречающимися формами саркоидоза. Еще в одном случае было ошибочно заподозрено лимфопролиферативное заболевание у больного с выраженной аксиллярной лимфаденопатией.
Заключение
Учащение туберкулезных поражений легких обусловливает повышенную настороженность врачей, направляющих на КТ больных с различной патологией органов грудной клетки,имеющей сходство с туберкулезом. В 80% случаев результаты КТисследований позволяют разграничить туберкулез и саркоидоз, но 20%пациентов нуждаются в морфологическом подтверждении диагноза. Прежде всего подлежат верификации асимметричные формы саркоидоза, как с изменениями лимфатических узлов, так и легочной паренхимы. Второе место по сложности дифференциации занимают диффузные диссеминации различного типа,особенно без критичной лимфаденопатии и интерстициальных уплотнений. На третье место следует отнести ограниченный альвеолит,когда он служит единственным проявлением заболевания. Редкие симптомы саркоидоза –плеврит, деструкция, обызвествления встречаются, как правило, в сочетании с другими известными признаками болезни и анамнестическими указаниями и практически не влияют на качество диагностики.
Д.Н. Лепихина Медицинский центр УП ПРЕЗИДЕНТА РФ
А. И. Шехтер им. И.М. Сеченева
Список литературы
1.Marlow T.J., Krapiva P.I., Schabel S.I. et al.The “fairyring” a new radiographic finding in sarcoidosis // Chest.1999. V. 115. Р. 275–276.
2.Хоменко А.Г., Озерова Л.В., Романов В.В. и др.Саркоидоз: 25летний опыт клинического наблюдения //Пробл. туб. 1996. No 6. С. 64–68.
3.Shah A., Bhagat R., Agarwal A.K. et al.Sarcoidosis: thereview of 77 Indian patients // Materials of the European Respiratory Сongress. Vienna, 2003.
4.Визель А.А., Гурылёва М.Э.Причины саркоидоза:факты, догадки, гипотезы // Атмосфера. Пульмонология и аллергология. 2002. No 1 (4). С. 8–10.
5. Wilson A.G.Imaging of diseases of the chest. 2nd ed.,Mosby, 1995. P. 568–608.
6. Battesti J.P., Saumon G., Valeyre D. et al.Pulmonary sarcoidosis with an alveolar radiographic pattern // Thorax.
1992.V. 37. P. 448–452.
7.Амосов В.И., Золотницкая В.П.Лучевая диагностика саркоидоза легких // 13й Национальный конгресс по болезням органов дыхания. СПб., 2003.
8.Brauner M.W, Lenoir S., Grenier P. et al.Pulmonary sarcoidosis: CT assessment of lesion reversibility //Radiology. 1992. V. 182. P. 349–354.
9.Leung A.N., Brauner M., CaillatVigneron N. et al.Sarcoidosis activity: correlation of CT findings with those of Ga67 scanning and bronchoalveolar lavage // J.Comput. Assist. Tomogr. 1998. V. 22. P. 229–234.
10. Webb R., Muller N., Naidich P.HighResolution CT of the lung. 2nd ed., LippincottRaven, 1996. P. 158–167.
11.Тюрин И.Е., Нейштадт А.С., Синигина О.А.Диссеминированный туберкулез легких: значение высокоразрешающей КТ // Вестник рентгенологии и радиологии. 1998. No 6. С. 10–17.
12.Gruden J.F., Webb W.R., Naidich D.P. et al. Multinodulardisease: anatomic localization at thinsection ctmultireader evaluation of a simple algorithm // Radiology.1999. V. 210. P. 711–720.
13.Hamper U.M, Fishman E.K., Khouri N.F. et al.Typical and atypical CT manifestations of pulmonary sarcoidosis// J. Comput. Assist. Tomogr. 1986. V. 10(6). P. 928–936.
14.Müller N.L., Miller R.R.Groundglass attenuation, nodules, alveolitis, and sarcoid granulomas // Radiology.
1993. V. 189. P. 31–32.
15.Masashi Nakatsu, Hiroto Hatabu, Kenji Morikawa et al.Large Coalescent Parenchymal Nodules in PulmonarySarcoidosis: “Sarcoid Galaxy” Sign // AJR. 2002. V. 178.P. 1389–1393
Теги: туберкулез
234567 Начало активности (дата): 26.01.2018 13:54:00
234567 Кем создан (ID): 989
234567 Ключевые слова: саркоидоз, болезней легких, туберкулезом, туберкулез легких, микобактерии туберкулеза, Рентгенологические, рентгеновским, внутригрудная лимфаденопатия, альвеолит, экссудативное воспаление, томографах, General Electric, Somatom Siemens, двусторонней диссеминацией, медиастинальнокорневая лимфаденопатия без кальцификации, туберкулезный бронхоаденит, КТ-ПРИЗНАКИ поражения легких, Диффузная кальцификация внутригрудных увеличенных лимфатических узлов, Внутригрудиая лимфаденопатия, туберкулезной инвазии, медиастииально-корневая лимфаденопатия, изменений в легких, Ограниченный альвеолит, Внутригрудиая лимфаденопатия, инфильтраты в легких, плевральный выпот, Конгломеративиые гранулемы, мелкоочаговая диссеминация, крупноочаговая диссеминация, очаги легких, обызвествлений, глыбчатыми кальцинатами, диффузной импрегнации, саркоидоза, первичного двустороннего туберкулезного бронхоаденита, КТ, рентгенограммах, 3-й стадии саркоидоза, Мононуклеарная инфильтрация, эозинофилией крови, увеличением СОЭ, нодулярной эритемой, артралгией, синдром Лефгрена, слабость, кашель, субфебрильную температуру, бронхоскопия, саркоидоз, гематогеннодиссеминированный туберкулез, перибронховаскулярные, септальные, центрилобулярные очаги, бронхологическим дообследованием с забором цитогистологического материал, Вторая стадия саркоидоза, в нашей группе проявлялась двусторонней мелкоочаговой диссеминацией в 80% случаев, исследованием смывных вод бронхов, биопсия
12354567899
Похожие статьи
Заболеваемость туберкулезом в Российской ФедерацииАлгоритмы диагностики туберкулеза органов дыхания в медицинских организациях
Рентген на дому 8 495 22 555 6 8
Дифференциальная диагностика туберкулеза органов дыхания по рентгенологическим синдромам
Компьютерная томография органов грудной клетки в хирургии туберкулеза легких
Компьютерная томография в Москве



